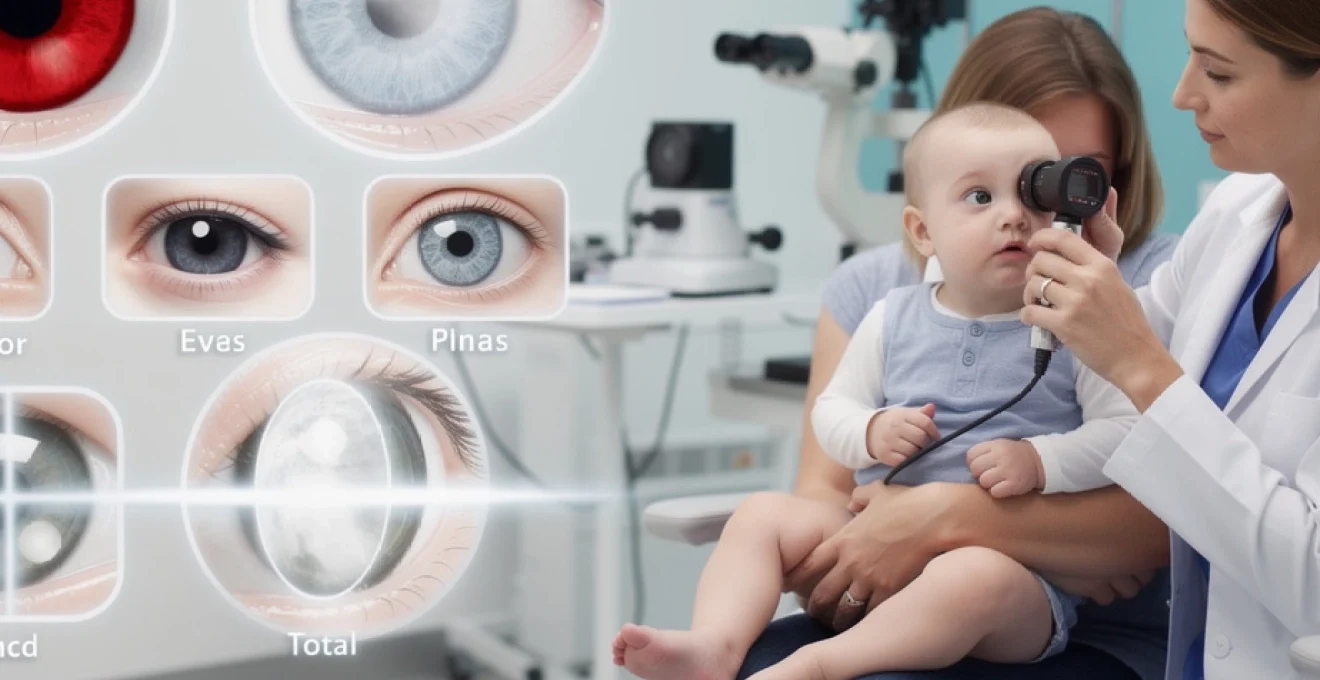
La cataracte congénitale représente l’une des causes principales de cécité infantile évitable dans le monde. Cette opacification du cristallin, présente dès la naissance ou apparaissant dans les premières semaines de vie, touche environ 3 nouveau-nés sur 10 000. Contrairement à la cataracte sénile qui se développe progressivement avec l’âge, la cataracte pédiatrique constitue une urgence ophtalmologique nécessitant un diagnostic précoce et une intervention rapide pour préserver le développement visuel normal de l’enfant. La période critique pour le développement de la vision s’étend jusqu’aux premiers mois de vie, rendant la détection précoce cruciale pour éviter des séquelles visuelles permanentes comme l’amblyopie.
Signes cliniques précoces de la cataracte congénitale chez le nourrisson
L’identification des signes précoces de cataracte chez le nouveau-né repose sur une observation clinique minutieuse et des tests de dépistage systématiques. Ces manifestations peuvent être subtiles et nécessitent une vigilance particulière de la part des professionnels de santé et des parents. La reconnaissance précoce de ces symptômes permet d’orienter rapidement l’enfant vers une consultation spécialisée et d’éviter les conséquences dramatiques d’un retard diagnostique sur le développement visuel.
Leucocorie ou reflet blanc pupillaire lors de l’examen visuel
La leucocorie, également appelée « reflet du chat », constitue le signe le plus caractéristique et le plus facilement identifiable de la cataracte congénitale. Ce phénomène se manifeste par l’apparition d’un reflet blanchâtre ou grisâtre au niveau de la pupille, remplaçant la coloration noire habituelle. Les parents remarquent souvent cette anomalie lors de la prise de photographies avec flash, où l’œil atteint présente un reflet blanc au lieu du traditionnel « effet yeux rouges ». Cette manifestation indique une opacification significative du cristallin qui bloque le passage de la lumière vers la rétine.
Absence ou anomalie du reflet rouge rétinien au test de brückner
Le test du reflet rouge rétinien, également connu sous le nom de test de Brückner, représente un examen fondamental dans le dépistage de la cataracte congénitale. Cette technique consiste à observer le reflet lumineux produit par l’illumination de la rétine à travers l’ophtalmoscope. Chez un enfant sain, ce reflet apparaît rouge-orangé et symétrique dans les deux yeux. En présence d’une cataracte, le reflet devient asymétrique, diminué ou complètement absent. Cette anomalie témoigne de l’interposition d’un obstacle optique entre l’observateur et la rétine, caractéristique de l’opacification cristallinienne.
Strabisme convergent ou divergent précoce avant 6 mois
Le développement d’un strabisme avant l’âge de 6 mois peut constituer un signe indirect de cataracte congénitale, particulièrement dans les formes unilatérales. L’opacification du cristallin empêche la formation d’une image nette sur la rétine, perturbant ainsi le développement normal de la vision binoculaire. L’œil atteint, ne recevant pas d’stimulation visuelle adéquate, peut dévier vers l’intérieur (ésotropie) ou vers l’extérieur (exotropie). Cette déviation oculaire précoce nécessite une évaluation
oculomotrice complète par un ophtalmologiste pédiatrique. Même si tous les strabismes précoces ne sont pas liés à une cataracte, toute déviation persistante avant 6 mois, surtout si elle est associée à une leucocorie ou à un reflet rouge anormal, doit faire suspecter une atteinte organique. Un dépistage rapide permet d’éviter que le cerveau ne privilégie définitivement l’œil sain, entraînant une amblyopie irréversible.
Nystagmus congénital et mouvements oculaires erratiques
Le nystagmus congénital correspond à des mouvements oculaires involontaires, rythmés, de va-et-vient, traduisant souvent une mauvaise qualité de l’image perçue par la rétine. Dans le cadre d’une cataracte congénitale bilatérale dense, ces oscillations peuvent apparaître dès les premiers mois de vie, lorsque le nourrisson tente de compenser une vision très floue. On observe alors des yeux qui « bougent en permanence », sans point de fixation stable. La présence d’un nystagmus doit systématiquement conduire à un examen ophtalmologique complet pour rechercher une cataracte infantile ou une autre pathologie rétinienne ou neurologique.
Plus la cataracte perturbe précocement le passage de la lumière, plus le risque de développement d’un nystagmus est élevé. Ce signe reflète un trouble profond de la fonction visuelle et constitue un facteur pronostique de moins bon résultat si la prise en charge est tardive. Cela souligne une nouvelle fois l’importance de détecter la cataracte chez l’enfant avant l’apparition de ces mouvements oculaires anormaux. Un traitement chirurgical précoce et une rééducation visuelle adaptée peuvent cependant limiter la sévérité du nystagmus dans certains cas.
Comportements visuels atypiques et défaut de poursuite oculaire
Au-delà des signes visibles comme la leucocorie ou le strabisme, certains comportements du nourrisson peuvent alerter sur une possible cataracte congénitale. Un bébé qui ne suit pas les visages, ne fixe pas les objets contrastés ou semble « regarder dans le vide » après l’âge de 6 à 8 semaines doit être considéré comme suspect. Normalement, un nourrisson commence à suivre un objet lentement déplacé devant lui et à réagir aux stimuli lumineux et aux mimiques du visage de ses parents. En présence d’une cataracte, cette poursuite oculaire est absente ou très pauvre.
Les parents peuvent aussi remarquer que l’enfant se rapproche excessivement des jouets, tourne la tête de façon particulière pour utiliser un « petit coin » de vision préservée, ou reste indifférent à la télévision et aux livres d’images. Ces comportements visuels atypiques ne signifient pas toujours qu’il existe une cataracte, mais ils doivent amener à consulter sans attendre. En cas de doute, il vaut mieux un examen ophtalmologique rassurant que de laisser évoluer une cataracte pédiatrique non diagnostiquée pendant des mois.
Techniques d’examen ophtalmologique spécialisé en pédiatrie
Une fois les premiers signes cliniques repérés, la confirmation du diagnostic de cataracte chez l’enfant repose sur un examen ophtalmologique spécialisé. L’évaluation pédiatrique diffère de celle de l’adulte, car elle doit s’adapter à l’âge, à la coopération et à la fragilité du nourrisson. L’objectif est double : analyser précisément la transparence du cristallin et vérifier l’intégrité des autres structures oculaires, en particulier la rétine et le nerf optique. C’est cette analyse complète qui conditionne le choix du traitement et le pronostic visuel.
Biomicroscopie avec lampe à fente adaptée aux enfants
La biomicroscopie à la lampe à fente est l’examen de référence pour visualiser avec précision le cristallin et ses éventuelles opacités. Chez le nourrisson et le jeune enfant, on utilise des lampes à fente adaptées, plus compactes, parfois portatives, permettant un examen en position allongée ou sur les genoux des parents. Après dilatation pupillaire, l’ophtalmologiste observe les différentes couches du cristallin, identifie la localisation exacte de la cataracte (nucléaire, corticale, polaire…) et évalue sa densité.
Cet examen permet aussi d’exclure d’autres anomalies du segment antérieur de l’œil, comme des adhérences irido-cristalliniennes, des malformations de la cornée ou de l’iris. En pratique, la lampe à fente offre une vision très fine, comparable à un microscope, qui aide à décider si l’opacité est suffisamment importante pour justifier une chirurgie précoce. Quand l’enfant coopère peu, des techniques de contention douce, une distraction par des jouets lumineux ou, dans certains cas, une légère sédation peuvent être nécessaires pour obtenir un examen de qualité.
Ophtalmoscopie indirecte et évaluation du segment postérieur
L’ophtalmoscopie indirecte permet d’examiner la rétine, la macula et le nerf optique à travers une pupille dilatée. Cet examen est essentiel pour s’assurer qu’aucune autre anomalie structurelle ne vient aggraver le pronostic, comme une dysplasie rétinienne, une rétinopathie de la prématurité ou une tumeur intraoculaire. En présence d’une cataracte congénitale dense, il n’est parfois pas possible de voir correctement le fond d’œil : dans ce cas, une échographie oculaire B peut être réalisée pour analyser le segment postérieur malgré l’opacité des milieux.
Pourquoi cette étape est-elle si importante ? Parce que la chirurgie de la cataracte n’a d’intérêt que si la rétine et le nerf optique sont fonctionnels. L’ophtalmoscopie indirecte aide à distinguer une cataracte isolée d’une atteinte oculaire plus globale, faisant parfois partie d’un syndrome génétique. Elle permet également de suivre, après l’intervention, l’évolution du fond d’œil, la présence d’éventuelles complications (décollement de rétine, inflammation) et la bonne maturation de la macula chez le jeune enfant.
Test de transparence des milieux oculaires par transillumination
La transillumination est une technique simple qui consiste à projeter une lumière intense à travers le globe oculaire pour évaluer la transparence des milieux, notamment du cristallin et du vitré. Chez le nourrisson, cet examen peut être réalisé avec des sources lumineuses adaptées, parfois intégrées à l’ophtalmoscope ou à des dispositifs portatifs. Une zone d’ombre ou de blocage de la lumière signale la présence d’une opacité significative. Cet examen est particulièrement utile lorsque la coopération de l’enfant est limitée ou lorsque le test du reflet rouge est douteux.
Utilisée en complément de la biomicroscopie, la transillumination permet de cartographier grossièrement l’étendue de la cataracte et de vérifier s’il existe d’autres opacités dans le trajet de la lumière. On peut la comparer à une lampe que l’on placerait derrière une vitre : si la vitre est propre, la lumière passe largement ; si elle est couverte de buée ou de givre, la lumière est fragmentée ou bloquée. De la même façon, la transillumination aide le spécialiste à quantifier l’impact de la cataracte sur la pénétration de la lumière vers la rétine.
Photographie du segment antérieur et documentation des opacités
La photographie du segment antérieur, réalisée à l’aide de caméras spécialisées ou de modules couplés à la lampe à fente, permet de documenter avec précision l’aspect des cataractes pédiatriques. Ces images servent de référence pour suivre l’évolution des opacités au fil du temps, comparer avant et après l’intervention ou partager le dossier avec d’autres spécialistes lors de réunions multidisciplinaires. Dans certains cas, des systèmes de prise de vue adaptés aux nourrissons, utilisables en position allongée, sont nécessaires.
Pour les parents, ces photographies ont aussi un intérêt pédagogique : elles permettent de visualiser concrètement la cataracte et de comprendre pourquoi une chirurgie peut être recommandée, même si l’enfant semble parfois « réagir » un peu à la lumière. Du point de vue scientifique, la documentation iconographique contribue à mieux classifier les différents types de cataractes infantiles et à enrichir les bases de données permettant d’affiner les recommandations thérapeutiques. C’est un outil précieux pour la recherche clinique comme pour le suivi individuel.
Classification morphologique des cataractes pédiatriques
Comprendre la morphologie de la cataracte chez l’enfant est essentiel pour évaluer son impact sur la vision et déterminer la stratégie de prise en charge. Toutes les cataractes congénitales ne se ressemblent pas : certaines sont centrales, d’autres périphériques ; certaines sont très denses, d’autres parcellaires. La classification morphologique se base sur la localisation des opacités dans le cristallin et sur leur étendue. Elle aide l’ophtalmologiste à prévoir l’évolution naturelle de la cataracte et à décider s’il faut opérer rapidement ou simplement surveiller.
Cataracte nucléaire embryonnaire et zonulaire fœtale
La cataracte nucléaire embryonnaire touche le noyau central du cristallin, formé très tôt au cours du développement intra-utérin. Elle se manifeste par une petite opacité centrale, parfois en forme de point ou de disque, qui peut rester stable ou s’épaissir avec le temps. Lorsque cette opacification est de faible diamètre et peu dense, l’enfant peut conserver une acuité visuelle satisfaisante, et une simple surveillance est parfois suffisante. En revanche, une atteinte nucléaire dense, bilatérale, altère fortement la vision et nécessite une chirurgie précoce.
La cataracte zonulaire fœtale (ou lamellaire) intéresse un anneau de fibres cristalliniennes correspondant à une période de développement précise. On observe alors une opacité en forme de disque ou d’anneau entourant un noyau central plus clair ou plus opaque selon les cas. Ce type de cataracte est souvent d’origine héréditaire autosomique dominante et peut être présent dans plusieurs membres de la même famille. L’impact visuel dépend de la densité de la zone opacifiée : certaines formes permettent une bonne vision avec correction, d’autres nécessitent une intervention avant l’âge de 1 an.
Opacités corticales antérieures et postérieures localisées
Les opacités corticales touchent les couches périphériques du cristallin, en avant (corticale antérieure) ou en arrière (corticale postérieure). Elles se présentent sous forme de petites plaques, de stries ou de « flocons » localisés qui peuvent rester longtemps stables. Les opacités corticales antérieures, souvent discrètes, sont parfois découvertes fortuitement lors d’un examen systématique et n’altèrent pas toujours la vision. Elles peuvent cependant s’associer à d’autres anomalies du segment antérieur qu’il convient de rechercher.
Les opacités corticales postérieures, en revanche, sont situées près du plan focal de l’œil et perturbent davantage la qualité de l’image rétinienne, même lorsqu’elles paraissent petites à l’examen. Elles peuvent provoquer une sensation de voile ou d’éblouissement chez l’enfant plus grand, et une réduction significative de la vision chez le nourrisson. Dans le cadre de la cataracte pédiatrique, ces formes postérieures localisées font partie des indications fréquentes de chirurgie si elles sont centrales et denses, car elles interfèrent directement avec l’axe visuel.
Cataracte polaire antérieure et syndrome de peters
La cataracte polaire antérieure se caractérise par une opacité localisée à la capsule antérieure du cristallin, souvent de petite taille, parfois en forme de cône ou de plaque. Dans de nombreux cas, cette lésion est stable, peu évolutive et n’a qu’un impact modéré sur la vision, surtout lorsqu’elle n’occupe pas entièrement l’axe pupillaire. Une simple surveillance régulière suffit alors, et l’indication chirurgicale n’est pas systématique. Toutefois, il est crucial de vérifier qu’il ne s’agit pas d’un élément d’un tableau plus complexe.
En effet, certaines cataractes polaires antérieures s’intègrent dans le cadre d’un syndrome de Peters, une malformation congénitale du segment antérieur associant des anomalies de la cornée, de l’iris et du cristallin. Dans ce contexte, l’opacité cristallinienne n’est qu’un des éléments d’une atteinte plus globale qui peut compromettre sérieusement le développement visuel. L’examen à la lampe à fente, complété si besoin par une imagerie (OCT du segment antérieur), permet de distinguer une cataracte polaire simple d’un syndrome de Peters, dont la prise en charge est plus complexe et nécessite souvent une expertise spécialisée.
Cataracte totale dense et formes partielles sectorielles
La cataracte totale dense correspond à une opacification complète du cristallin, souvent bilatérale, rendant la pupille blanche et empêchant presque totalement le passage de la lumière. Ce type de cataracte entraîne une cécité fonctionnelle dès la naissance et s’accompagne fréquemment d’un nystagmus précoce. C’est l’une des situations les plus urgentes en ophtalmologie pédiatrique, car chaque semaine de retard chirurgical augmente le risque d’amblyopie profonde et de mauvais développement des voies visuelles. La détection précoce, souvent lors de l’examen néonatal, est donc primordiale.
À l’opposé, certaines cataractes infantiles sont partielles et sectorielles, n’intéressant qu’un quadrant ou une portion du cristallin. Lorsque ces opacités épargnent l’axe visuel ou restent fines et translucides, l’enfant peut bénéficier d’un pronostic visuel nettement meilleur. Dans ces formes, une surveillance régulière, parfois associée à une correction optique (lunettes, lentilles) et à un traitement de l’amblyopie si nécessaire, permet souvent de retarder ou d’éviter la chirurgie. On peut comparer ces formes à un pare-brise partiellement embué : si la zone claire est suffisante devant le regard, la vision de l’enfant peut rester fonctionnelle.
Étiologies génétiques et métaboliques des cataractes infantiles
La cataracte chez l’enfant n’est pas une fatalité isolée : dans près de la moitié des cas, elle s’inscrit dans un contexte génétique, métabolique ou syndromique. Identifier la cause de la cataracte pédiatrique est essentiel pour adapter la prise en charge, orienter le dépistage familial et, parfois, prévenir d’autres complications systémiques. On distingue globalement les formes héréditaires pures, les cataractes liées à des anomalies chromosomiques, celles associées à des maladies métaboliques et celles secondaires à des infections intra-utérines.
Les formes héréditaires autosomiques dominantes sont parmi les plus fréquentes, avec une transmission verticale sur plusieurs générations. Des mutations dans des gènes codant pour les cristallines (protéines structurales du cristallin) ou pour les connexines (protéines de jonction cellulaire) ont été identifiées. Les anomalies chromosomiques, comme la trisomie 21, s’accompagnent aussi plus souvent de cataractes congénitales ou précoces. Dans ces contextes, l’examen génétique, le conseil aux parents et le dépistage des frères et sœurs deviennent des étapes clés de la prise en charge globale.
Les maladies métaboliques, telles que la galactosémie, le déficit en phosphofructokinase ou certaines aminoacidopathies, peuvent entraîner une cataracte infantile rapide, parfois réversible si le traitement est instauré très tôt. Dans la galactosémie classique, l’accumulation de galactitol dans le cristallin provoque une opacification en quelques semaines de vie si le nourrisson consomme du lait contenant du lactose. Le dépistage néonatal de ces troubles métaboliques permet aujourd’hui, dans de nombreux pays, d’instaurer rapidement un régime adapté et de prévenir une partie des dégradations oculaires.
Enfin, les infections intra-utérines (rubéole, toxoplasmose, cytomégalovirus, varicelle) et certaines maladies maternelles pendant la grossesse (diabète mal équilibré, prise de médicaments tératogènes) peuvent interférer avec le développement normal du cristallin. Dans le syndrome de rubéole congénitale, la cataracte bilatérale s’associe souvent à des malformations cardiaques et à une surdité. D’où l’importance de la vaccination antirubéoleuse et du suivi prénatal pour réduire l’incidence de ces formes évitables de cataracte congénitale. Lorsque la cause reste inconnue malgré un bilan approfondi, on parle de cataracte congénitale idiopathique.
Protocoles de dépistage systématique en néonatologie
Pour détecter une cataracte chez l’enfant avant l’apparition de signes cliniques évidents, les protocoles de dépistage systématique en maternité jouent un rôle central. Dans de nombreux pays, l’examen du reflet rouge est devenu un geste standard réalisé dans les premières 24 à 72 heures de vie. Cet examen rapide, effectué avec un simple ophtalmoscope ou un dispositif automatisé, permet de repérer les opacités significatives du cristallin qui altèrent la réflexion lumineuse rétinienne. En cas d’anomalie, une consultation urgente en ophtalmologie pédiatrique est programmée.
Au-delà de la période néonatale immédiate, les consultations de suivi pédiatrique (à 1 mois, 3 mois, 6 mois…) sont autant d’occasions de répéter le dépistage visuel. Le pédiatre vérifie le reflet rouge, la symétrie des pupilles, la présence d’un strabisme, la qualité de la fixation et de la poursuite oculaire. Des grilles de repérage du développement visuel aident à identifier un retard par rapport aux attentes pour l’âge. Lorsqu’un facteur de risque est présent (antécédent familial de cataracte congénitale, prématurité sévère, malformations associées), la surveillance est renforcée et un examen ophtalmologique spécialisé est recommandé même en l’absence de signe évident.
Certaines équipes utilisent également des dispositifs de dépistage automatisés de troubles de la réfraction et d’anomalies oculaires, capables de détecter des asymétries importantes ou des opacités centrales dès le plus jeune âge. Bien que ces technologies ne remplacent pas l’examen clinique, elles peuvent constituer un complément utile dans des programmes de dépistage de masse. La clé reste toutefois la formation des professionnels de première ligne (pédiatres, sages-femmes, médecins généralistes) à reconnaître les signes d’alerte de la cataracte pédiatrique et à orienter sans délai vers un spécialiste.
Pour les parents, il est important de savoir qu’un examen ophtalmologique n’est pas réservé aux enfants « qui se plaignent ». Un nourrisson ne peut pas dire qu’il voit flou : c’est donc à nous, adultes, de mettre en place ce dépistage systématique. En cas de doute, de reflet pupillaire inhabituel sur une photo, de strabisme ou de comportement visuel étrange, une consultation précoce permet souvent de trancher rapidement entre une variation normale et une véritable pathologie comme la cataracte congénitale.
Critères d’urgence chirurgicale et prise en charge thérapeutique précoce
Une fois la cataracte diagnostiquée, la question cruciale est : faut-il opérer, et à quel moment ? Chez l’enfant, la notion d’urgence chirurgicale ne se définit pas seulement par la présence d’une opacité, mais par son impact sur le développement visuel. Les cataractes congénitales denses, bilatérales, occupant l’axe pupillaire, ainsi que les cataractes unilatérales sévères, constituent des urgences fonctionnelles. En pratique, une intervention est souvent recommandée dans les 4 à 6 premières semaines de vie pour une cataracte unilatérale et entre 4 et 10 semaines pour une cataracte bilatérale dense, afin de respecter la « fenêtre critique » de maturation visuelle.
Les critères d’urgence incluent : une leucocorie centrale, l’absence de reflet rouge, une acuité visuelle très réduite aux tests adaptés à l’âge, un nystagmus précoce et/ou un strabisme marqué lié à une privation visuelle. L’évaluation prend aussi en compte l’état général de l’enfant, la présence de malformations associées et le contexte anesthésique. Quand la cataracte est partielle, excentrée, ou peu dense, une simple surveillance, avec correction optique et traitement de l’amblyopie si nécessaire, peut être privilégiée. L’objectif est toujours d’équilibrer le bénéfice potentiel sur la vision avec les risques liés à une chirurgie précoce chez un nourrisson.
La prise en charge thérapeutique de la cataracte pédiatrique ne se limite pas à l’acte chirurgical. Pendant l’intervention, réalisée sous anesthésie générale, le cristallin opacifié est retiré par aspiration et, selon l’âge et les caractéristiques de l’œil, un implant intraoculaire peut être mis en place immédiatement ou dans un second temps. Après l’opération, une correction optique par lunettes, lentilles de contact ou implant secondaire est indispensable pour permettre une bonne focalisation de l’image. Un traitement intensif de l’amblyopie (occlusion de l’œil sain, exercices visuels) est souvent nécessaire, en particulier dans les formes unilatérales.
Le suivi à long terme, sur plusieurs années, est une étape clé du succès thérapeutique. Il vise à surveiller la croissance de l’œil, ajuster la correction optique, traiter les éventuelles complications (glaucome secondaire, opacification capsulaire postérieure), et accompagner le développement visuel par des séances d’orthoptie ou de rééducation visuelle. Détecter une cataracte chez l’enfant, c’est donc initier un véritable parcours de soins coordonné entre ophtalmologiste pédiatrique, anesthésiste, pédiatre, orthoptiste et parents. Plus la prise en charge est précoce, complète et régulière, meilleures sont les chances pour l’enfant d’acquérir une vision fonctionnelle et de réduire le risque de séquelles visuelles définitives.