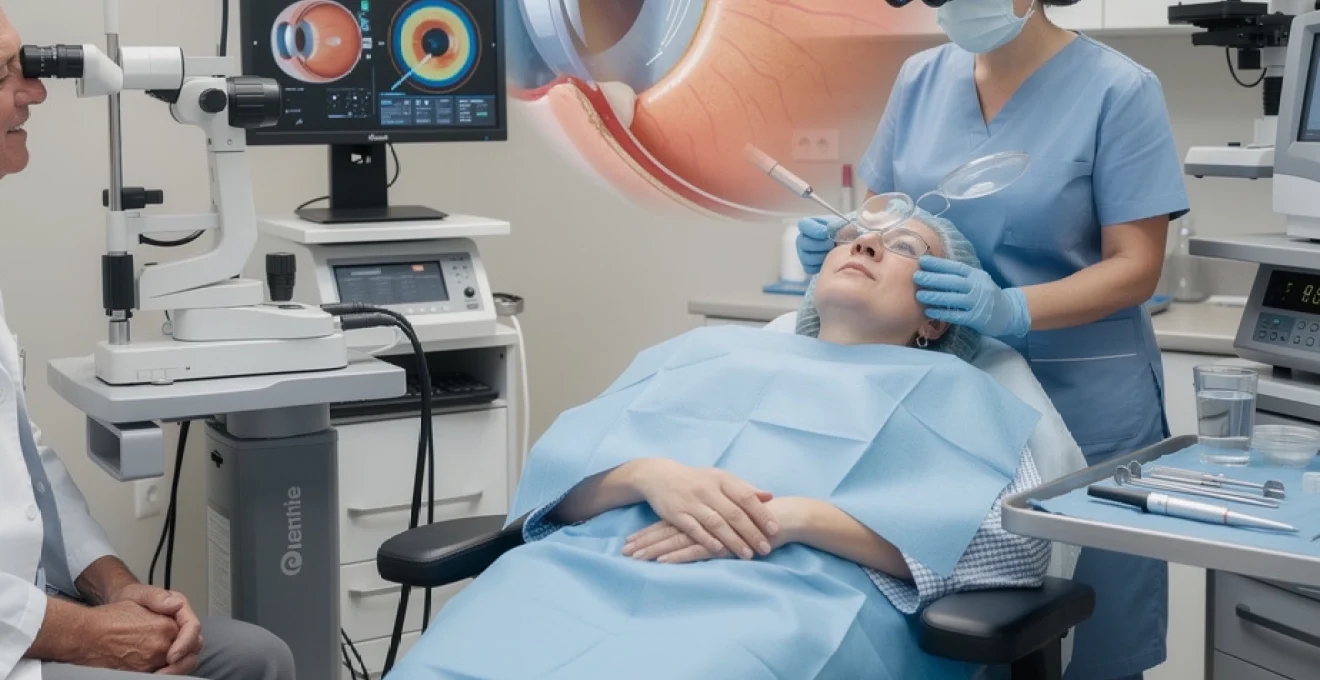
La chirurgie de la cataracte représente l’une des interventions les plus pratiquées au monde, avec plus de 800 000 opérations réalisées chaque année en France. Cette procédure minutieuse vise à remplacer le cristallin opacifié par un implant artificiel, restaurant ainsi la vision perdue progressivement. Contrairement aux idées reçues, cette intervention ne nécessite pas d’anesthésie générale et se déroule généralement en ambulatoire, permettant un retour à domicile le jour même. La technique moderne de phacoémulsification, combinée aux avancées technologiques en matière d’implants intraoculaires, offre aujourd’hui des résultats visuels remarquables avec un taux de succès supérieur à 95%. Comprendre les différentes étapes de cette procédure chirurgicale vous permettra d’aborder votre intervention avec sérénité et de mieux anticiper votre parcours postopératoire.
Bilan préopératoire et examens ophtalmologiques avant la phacoémulsification
Avant toute intervention chirurgicale de la cataracte, vous bénéficierez d’une évaluation complète de votre état oculaire. Cette phase préparatoire est absolument essentielle pour garantir le succès de l’opération et optimiser vos résultats visuels postopératoires. Le bilan préopératoire permet non seulement de confirmer le diagnostic de cataracte, mais aussi d’identifier toute pathologie associée susceptible d’influencer le pronostic visuel. Votre chirurgien réalisera une série d’examens sophistiqués, utilisant des technologies de pointe pour cartographier précisément votre œil et calculer les paramètres optimaux pour votre implant. Cette consultation représente également un moment privilégié pour échanger avec votre praticien, poser toutes vos questions et discuter de vos attentes visuelles postopératoires.
Biométrie oculaire et calcul de l’implant intraoculaire par formule barrett ou SRK/T
La biométrie oculaire constitue l’examen le plus déterminant pour le succès réfractif de votre chirurgie. Cette mesure ultra-précise permet de déterminer la puissance de l’implant intraoculaire qui remplacera votre cristallin naturel. Les biométriques modernes utilisent la technologie de cohérence optique, offrant une précision de l’ordre du micron. Les formules de calcul actuelles, comme la formule Barrett Universal II ou les formules de nouvelle génération basées sur l’intelligence artificielle, prennent en compte de multiples paramètres : la longueur axiale de votre œil, la profondeur de la chambre antérieure, l’épaisseur du cristallin et la courbure cornéenne. Ces algorithmes sophistiqués permettent d’atteindre un taux de réussite réfractive exceptionnel, avec plus de 80% des patients obtenant une vision sans correction à distance après l’intervention.
Topographie cornéenne et kératométrie pour l’évaluation de l’astigmatisme
L’analyse topographique de votre cornée fournit une cartographie tridimensionnelle complète de sa surface. Cet examen révèle non seulement l’astigmatisme régulier mesurable, mais également les irrégularités subtiles qui pourraient affecter la qualité de votre vision postopératoire. La kératométrie, quant à elle, mesure les courbures des méridiens cornéens principaux. Si vous présentez un astigmatisme significatif supérieur à 0,75 dioptries, votre chirurgien pourra vous proposer une correction simultanée lors de l’intervention, soit par implant
par des incisions relaxantes sur la cornée, soit grâce à un implant torique spécifique. Cette évaluation fine de l’astigmatisme est primordiale, car elle conditionne votre capacité à voir net sans lunettes après l’opération, notamment pour la conduite ou la vision de loin. En cas d’irrégularités importantes, certaines options d’implants premium, comme les implants multifocaux, pourront être déconseillées afin de privilégier avant tout la qualité de vision. Votre chirurgien vous expliquera en détail les différentes stratégies possibles pour corriger votre défaut visuel au moment de la chirurgie de la cataracte, en tenant compte de votre mode de vie et de vos priorités visuelles.
Examen du fond d’œil et OCT maculaire pour dépister les comorbidités rétiniennes
L’examen du fond d’œil permet d’inspecter les structures profondes de votre œil, en particulier la rétine et le nerf optique. Grâce à une dilatation pupillaire pharmacologique, le chirurgien peut rechercher des pathologies associées comme la dégénérescence maculaire liée à l’âge (DMLA), la rétinopathie diabétique ou les séquelles de thrombose veineuse rétinienne. Ces maladies peuvent coexister avec la cataracte et limiter la récupération visuelle, même si la chirurgie se déroule parfaitement. Identifier précocement ces comorbidités est donc essentiel pour adapter votre projet chirurgical et vous donner une information réaliste sur le résultat attendu.
En complément, un examen d’OCT maculaire (tomographie en cohérence optique) est très souvent réalisé. Cet examen non invasif fournit des coupes ultra-haute résolution de la macula, zone centrale de la rétine responsable de la vision fine. Il permet de détecter des anomalies parfois invisibles au simple fond d’œil, comme un œdème maculaire, une membrane épirétinienne ou des trous maculaires débutants. En fonction des résultats, le chirurgien pourra, par exemple, ajuster le timing de l’intervention, prévoir un traitement complémentaire (injections intravitréennes, traitement au laser) ou déconseiller certains implants multifocaux. Pour vous, cela se traduit par une prise en charge personnalisée et un parcours plus sécurisé.
Consultation anesthésique et préparation médicamenteuse préopératoire
La consultation d’anesthésie est une étape obligatoire avant toute chirurgie de la cataracte. Elle permet d’établir un bilan complet de votre état général, de passer en revue vos antécédents médicaux (cardiaques, respiratoires, neurologiques, allergiques) et les traitements que vous prenez au quotidien. L’anesthésiste apprécie ainsi le niveau de risque anesthésique et choisit la technique la plus adaptée : anesthésie topique pure, éventuellement complétée par une légère sédation, ou anesthésie loco-régionale autour de l’œil dans certains cas particuliers. Si vous êtes sous anticoagulants ou antiagrégants, des recommandations précises vous seront données sur la poursuite ou l’adaptation de ces médicaments.
Sur le plan pratique, cette consultation est aussi l’occasion de vous expliquer les consignes préopératoires : être à jeun selon les délais recommandés, ne pas appliquer de maquillage le jour J, retirer vos lentilles de contact la veille, ou encore éviter les infections ORL ou cutanées non traitées. Une ordonnance de collyres préopératoires (antiseptiques, parfois anti-inflammatoires) peut vous être remise afin de commencer le traitement quelques jours avant l’intervention. Vous pourrez poser toutes vos questions sur la gestion de la douleur, le déroulement de la journée opératoire ou les sensations ressenties pendant la chirurgie, ce qui contribue à diminuer considérablement l’anxiété.
Protocole d’anesthésie topique et préparation du champ opératoire stérile
Le jour de l’intervention, tout est organisé pour que la chirurgie de la cataracte se déroule dans des conditions optimales de confort et de sécurité. Dans la grande majorité des cas, l’anesthésie est dite « topique », c’est-à-dire réalisée uniquement par des gouttes dans l’œil, sans injection ni anesthésie générale. Vous restez éveillé, mais l’œil opéré ne ressent plus la douleur, un peu comme lorsque l’on anesthésie une dent chez le dentiste. Cette anesthésie locale s’accompagne d’une préparation rigoureuse du champ opératoire stérile afin de réduire au maximum le risque infectieux, extrêmement faible mais jamais nul.
Après votre accueil au bloc opératoire, une équipe dédiée vous prend en charge : infirmiers, anesthésiste, puis chirurgien. Vous êtes installé(e) sur un fauteuil ou un brancard adapté à la chirurgie oculaire, en position allongée, avec une surveillance continue de vos constantes (tension artérielle, fréquence cardiaque, saturation en oxygène). L’anesthésiste peut, si nécessaire, administrer une sédation légère par voie intraveineuse pour vous détendre, tout en maintenant un contact verbal permanent. C’est à ce moment que débute l’instillation des collyres anesthésiants et des gouttes destinées à dilater votre pupille.
Instillation de collyre anesthésiant à base de tétracaïne ou lidocaïne
L’anesthésie topique repose sur l’instillation répétée de collyres anesthésiants, le plus souvent à base de tétracaïne ou de lidocaïne. Ces molécules agissent rapidement sur les terminaisons nerveuses de la cornée et de la conjonctive, supprimant la sensation douloureuse pendant toute la durée de l’intervention. Les gouttes sont administrées plusieurs fois à quelques minutes d’intervalle, afin d’obtenir un effet optimal et homogène. De votre point de vue, vous ressentirez au maximum une légère sensation de picotement transitoire à l’instillation, puis une impression d’œil engourdi.
Dans certains centres, cette anesthésie topique peut être complétée par un gel viscoélastique anesthésiant déposé en fin de préparation sur la cornée. Cette couche protectrice améliore encore le confort peropératoire et limite la sensation de pression pendant les différentes étapes de la phacoémulsification. Dans des cas particuliers (patients très anxieux, difficulté à rester allongé, interventions complexes), une anesthésie loco-régionale sous-ténonienne ou péri-bulbaire peut être privilégiée. Elle consiste alors en une injection de produit anesthésiant autour de l’œil, le rendant à la fois indolore et immobile.
Mydriase pharmacologique par tropicamide et phényléphrine
Pour que le chirurgien puisse travailler dans de bonnes conditions, la pupille doit être largement dilatée. Cette dilatation, appelée mydriase, est obtenue par l’instillation de collyres spécifiques, généralement à base de tropicamide et de phényléphrine. Ces gouttes agissent sur les muscles de l’iris pour ouvrir la pupille, un peu comme si l’on augmentait l’ouverture d’un diaphragme d’appareil photo afin d’accéder plus facilement aux structures internes. La mydriase débute au bloc opératoire, mais elle est parfois préparée en amont, dès la salle de pré-anesthésie.
Une bonne mydriase est un facteur clé de sécurité pendant la chirurgie de la cataracte, car elle facilite la réalisation de la capsulotomie, la fragmentation du noyau et l’implantation de la lentille intraoculaire. Chez certains patients, la pupille peut rester étroite malgré les collyres (diabète, iris foncé, traitements médicamenteux). Dans ces situations, le chirurgien dispose de dispositifs mécaniques spécifiques, comme des écarteurs ou des anneaux de dilatation, pour élargir la pupille de façon transitoire et sécuriser l’intervention. Vous ne ressentez pas ces manœuvres, qui se déroulent entièrement sous microscope.
Désinfection cutanéo-conjonctivale à la povidone iodée et mise en place du champ stérile
La prévention des infections oculaires, en particulier de l’endophtalmie, repose sur une désinfection rigoureuse de la peau et de la surface oculaire. Avant de commencer la chirurgie, l’équipe applique une solution de povidone iodée autour de l’œil, sur les paupières et parfois sur les cils, après un nettoyage soigneux. Une solution diluée de povidone iodée est également instillée dans le cul-de-sac conjonctival, agissant comme un puissant antiseptique sur les germes présents à la surface de l’œil. Cette étape, bien que parfois légèrement irritante, est essentielle pour abaisser au minimum le risque infectieux, aujourd’hui inférieur à 1 cas pour plusieurs milliers d’interventions.
Une fois la désinfection réalisée, un champ opératoire stérile est mis en place sur votre visage, ne laissant apparaître que l’œil à opérer. Une source d’oxygène est généralement disposée sous le champ pour garantir un confort respiratoire optimal. Un blépharostat (petit écarteur de paupières) est ensuite positionné pour maintenir l’œil ouvert sans effort de votre part. À partir de ce moment, c’est l’équipe chirurgicale qui prend entièrement le relais : vous n’avez plus qu’à rester allongé, respirer calmement et, si le chirurgien vous parle, répondre simplement à ses consignes.
Technique chirurgicale de phacoémulsification par micro-incision cornéenne
La phacoémulsification est aujourd’hui la technique de référence pour l’opération de la cataracte. Elle consiste à fragmenter et aspirer le cristallin opacifié à travers une micro-incision cornéenne, grâce à une sonde à ultrasons de très petite taille. Cette approche mini-invasive permet une récupération visuelle rapide, une diminution du risque de complications et une cicatrisation quasi immédiate. La plupart des interventions durent entre 10 et 20 minutes, en fonction de la dureté du noyau cristallinien et des éventuelles particularités anatomiques de votre œil.
Sous le microscope opératoire, le chirurgien suit un protocole extrêmement codifié, qui s’apparente à une véritable « chorégraphie » technique. Chaque étape a pour but de respecter au maximum les tissus intraoculaires tout en assurant une évacuation complète de la cataracte et une implantation stable de la lentille intraoculaire. Vous pouvez percevoir une lumière intense et parfois quelques ombres ou mouvements, mais vous ne voyez pas les instruments eux-mêmes. Si vous vous demandez à quel moment précis l’implant est posé, sachez que pour la majorité des patients, la perception du temps est très atténuée pendant la chirurgie.
Réalisation des incisions principales et paracentèses latérales auto-étanches
La première étape chirurgicale consiste à réaliser une ou plusieurs micro-incisions au niveau de la cornée, généralement dans sa partie périphérique transparente. L’incision principale, de 2 à 2,4 mm de largeur, permet le passage de la sonde de phacoémulsification et de l’injecteur d’implant. Des paracentèses latérales, encore plus petites (environ 1 mm), sont créées pour introduire des instruments auxiliaires, comme les canules d’irrigation ou les pinces. Ces incisions sont dites « auto-étanches » : leur architecture en tunnel les rend hermétiques sans nécessité de points de suture dans la grande majorité des cas.
Ces micro-incisions présentent plusieurs avantages : diminution du risque d’astigmatisme induit, confort postopératoire amélioré et reprise rapide des activités quotidiennes. En fin d’intervention, le chirurgien vérifie l’étanchéité de ces incisions en injectant une petite quantité de liquide à la surface de l’œil, tout en contrôlant la pression intraoculaire. Dans certains cas particuliers (cornée fine, tissus fragiles, chirurgie complexe), un ou deux points résorbables peuvent être placés pour renforcer la fermeture, sans impact majeur sur votre convalescence.
Capsulotomie circulaire antérieure au cystotome ou pince de utrata
Une fois les incisions réalisées, le chirurgien injecte un produit viscoélastique dans la chambre antérieure de l’œil. Ce gel transparent protège les structures internes, notamment la cornée et l’iris, et maintient un espace de travail stable. L’étape suivante est la capsulotomie antérieure : il s’agit d’ouvrir de manière contrôlée la face antérieure du sac cristallinien, une fine enveloppe transparente qui entoure le cristallin. À l’aide d’un cystotome (aiguille recourbée) ou d’une pince de Utrata, le chirurgien réalise une ouverture circulaire régulière, idéalement centrée, de 5 à 5,5 mm de diamètre.
Cette capsulorhexis antérieure continue est un moment clé de la chirurgie de la cataracte. Elle conditionne en effet la stabilité et le centrage futur de la lentille intraoculaire, qui sera implantée dans ce même sac capsulaire. On peut comparer cette étape à la découpe précise de l’opercule d’une petite poche transparente dans laquelle viendra se positionner la nouvelle lentille. Une ouverture trop large ou irrégulière pourrait rendre l’implant moins stable ou favoriser certaines complications, d’où l’importance de la dextérité et de l’expérience du chirurgien.
Hydrodissection et hydrodelinéation du noyau cristallinien
Après la capsulotomie, le cristallin opacifié reste attaché à la capsule par de fines fibres appelées zonules. Pour le mobiliser et le séparer délicatement de son enveloppe, le chirurgien réalise une hydrodissection : à l’aide d’une canule, il injecte de petites quantités de solution équilibrée entre la capsule et le cortex cristallinien. Ce geste permet de décoller progressivement le noyau et de le rendre rotatif au sein du sac capsulaire. Cette mobilité est indispensable pour une phacoémulsification efficace et sécurisée, limitant les tractions sur les zonules.
Dans le même temps, une hydrodelinéation peut être réalisée pour séparer le noyau central, plus dur, de la couche corticale périphérique plus souple. Cette différenciation interne facilite ensuite la fragmentation nucléaire et limite l’énergie ultrasonique nécessaire. Vous l’aurez compris, ces étapes de préparation, bien que totalement invisibles pour vous, sont comparables au fait de « démouler » doucement un gâteau de son moule avant de le découper : l’objectif est de préserver le contenant (le sac capsulaire) tout en retirant complètement le contenu opacifié.
Fragmentation nucléaire par ultrasons selon technique de divide-and-conquer ou phaco-chop
La phase centrale de la chirurgie de la cataracte est la fragmentation et l’aspiration du noyau cristallinien par ultrasons, grâce à la sonde de phacoémulsification. Cette sonde vibre à très haute fréquence, émulsifiant progressivement le noyau en minuscules fragments qui sont aspirés en continu. Selon la texture et la dureté de votre cristallin, le chirurgien choisira la stratégie la plus adaptée. La technique dite de divide-and-conquer consiste à creuser un sillon central, puis à fragmenter le noyau en plusieurs quadrants qui seront émulsifiés un par un.
Une autre approche, la technique de phaco-chop, est particulièrement efficace pour les noyaux très denses. Elle repose sur la combinaison de la sonde de phaco et d’un instrument de « chop » qui vient fracturer mécaniquement le noyau en morceaux plus petits avant leur émulsification. L’objectif est de minimiser l’énergie ultrasonique délivrée dans l’œil, afin de protéger l’endothélium cornéen et de favoriser une récupération visuelle plus rapide. Pendant cette phase, vous pouvez parfois percevoir de légères vibrations ou des variations de luminosité, mais sans douleur.
Aspiration des masses corticales et polissage capsulaire postérieur
Une fois le noyau cristallinien entièrement émulsifié et aspiré, il subsiste souvent une fine couche de cortex et de cellules cristalliniennes résiduelles, comme une pellicule interne tapissant le sac capsulaire. Le chirurgien utilise alors une canule d’irrigation-aspiration pour retirer minutieusement ces débris corticaux. Cette étape est cruciale pour éviter l’apparition secondaire d’une opacification capsulaire postérieure trop rapide, parfois appelée improprement « cataracte secondaire ». Elle contribue également à créer un lit capsulaire propre et régulier pour l’implant intraoculaire.
Dans certains cas, un polissage de la capsule postérieure est réalisé pour éliminer les cellules résiduelles les plus adhérentes. Ce geste délicat doit rester mesuré afin de ne pas fragiliser la capsule, extrêmement fine. À l’issue de cette phase, le sac capsulaire apparaît vide, transparent, et prêt à recevoir la lentille intraoculaire pliable. Un nouveau viscoélastique est injecté pour reformer la chambre antérieure et ouvrir le sac capsulaire, préparant ainsi l’étape suivante : l’implantation définitive de votre « nouveau cristallin ».
Implantation de la lentille intraoculaire pliable dans le sac capsulaire
L’implantation de la lentille intraoculaire (ou implant cristallinien artificiel) constitue le couronnement de l’intervention de la cataracte. Cette lentille, conçue en matériau biocompatible, est choisie sur mesure grâce aux mesures de biométrie préopératoire. Elle est généralement pliable, ce qui permet de l’insérer à travers la micro-incision cornéenne sans élargir la voie d’abord. Une fois à l’intérieur de l’œil, l’implant se déploie délicatement dans le sac capsulaire où il restera en place de manière définitive, sans entretien particulier.
Selon votre profil visuel et vos attentes, différents types d’implants peuvent être proposés : implants monofocaux classiques, implants multifocaux (ou trifocaux) comme PanOptix ou Symfony, ou encore implants toriques en cas d’astigmatisme important. Chaque technologie présente des avantages et des limitations, qui vous auront été expliqués lors de la consultation préopératoire. L’objectif est de trouver le meilleur compromis entre indépendance aux lunettes, qualité de vision et tolérance optique, en fonction de votre mode de vie (lecture, travail sur écran, conduite nocturne, activités sportives, etc.).
Injection d’implants monofocaux en acrylique hydrophobe ou hydrophile
Les implants monofocaux représentent aujourd’hui la référence standard en chirurgie de la cataracte. Ils sont généralement fabriqués en acrylique hydrophobe ou hydrophile, des matériaux souples et parfaitement tolérés par l’œil à long terme. L’implant est préplié dans une cartouche reliée à un injecteur spécifique. Le chirurgien introduit délicatement l’extrémité de cet injecteur à travers la micro-incision cornéenne, puis délivre l’implant dans le sac capsulaire en contrôlant finement sa progression. En quelques secondes, l’optique se déploie et ses haptiques (les bras de fixation) viennent se positionner contre la paroi capsulaire.
Avec un implant monofocal, l’œil est en général « réglé » pour une distance principale : le plus souvent la vision de loin, afin de limiter le port de lunettes pour la conduite, la télévision ou les activités extérieures. Vous aurez alors besoin de lunettes pour la lecture ou le travail rapproché, comme on en porte après 45 ans en cas de presbytie. Il est aussi possible, sur discussion avec votre chirurgien, de choisir un réglage différent (par exemple une vision intermédiaire privilégiée chez les utilisateurs intensifs d’ordinateur) ou une stratégie dite de « monovision » (un œil corrigé pour loin, l’autre pour près), sous réserve de tests préalables.
Positionnement des implants multifocaux de type PanOptix ou symfony
Les implants multifocaux ou trifocaux, comme les modèles PanOptix ou Symfony, sont conçus pour offrir plusieurs foyers de vision : de loin, intermédiaire et parfois de près. Leur principe est d’une grande sophistication optique, un peu comme si l’on intégrait en une seule lentille les fonctions de plusieurs paires de lunettes. L’objectif est de réduire au maximum la dépendance aux lunettes après l’opération, aussi bien pour la lecture que pour l’ordinateur ou la conduite. Ces implants requièrent toutefois un centrage et une stabilité capsulaire irréprochables, d’où l’importance d’une capsulotomie régulière et d’une implantation parfaitement symétrique.
Lors de la pose d’un implant multifocal, le chirurgien veille à son alignement minutieux par rapport à l’axe visuel et vérifie son centrage à la lumière du microscope. Le moindre décentrage peut en effet augmenter les halos ou les phénomènes d’éblouissement nocturne, effets secondaires parfois rapportés avec ces implants premium. C’est pourquoi leur indication est soigneusement sélectionnée : absence de pathologie rétinienne ou cornéenne significative, astigmatisme contrôlé, pupille de taille compatible et motivation forte à réduire le port de lunettes. Une information préalable détaillée est indispensable pour s’assurer que ce type d’implant correspond à vos attentes.
Implants toriques pour correction de l’astigmatisme cornéen préexistant
Chez les patients présentant un astigmatisme cornéen marqué, l’utilisation d’un implant torique permet de corriger ce défaut optique au moment même de la chirurgie de la cataracte. Ces implants possèdent une puissance différente selon les méridiens, un peu comme un verre de lunette astigmate. Pour être pleinement efficaces, ils doivent être positionnés avec une orientation angulaire très précise, déterminée à partir de la topographie cornéenne et des mesures préopératoires. Un marquage préalable de l’axe de référence sur la cornée, en position assise ou couchée, peut être réalisé avant l’intervention.
Au bloc opératoire, le chirurgien fait tourner délicatement l’implant torique dans le sac capsulaire jusqu’à ce qu’il soit parfaitement aligné avec l’axe d’astigmatisme prévu. Un contrôle final est effectué en fin de chirurgie, parfois assisté par des systèmes de guidage numériques intégrés au microscope. Lorsque l’alignement est correct, l’astigmatisme résiduel peut être réduit de manière significative, voire quasiment annulé. Cela se traduit pour vous par une meilleure acuité visuelle sans correction et une diminution des déformations ou flous directionnels caractéristiques de l’astigmatisme.
Surveillance postopératoire immédiate et protocole anti-inflammatoire
À l’issue de l’intervention, vous êtes reconduit(e) en salle de réveil ou en unité de chirurgie ambulatoire, où débute la surveillance postopératoire immédiate. Votre tension artérielle, votre fréquence cardiaque et votre confort global sont contrôlés régulièrement pendant une à deux heures. L’œil opéré est généralement protégé par une coque ou un pansement transparent, destiné à éviter les frottements involontaires. Vous pouvez ressentir une légère sensation de grain de sable, une gêne à la lumière ou un larmoiement modéré, mais la douleur intense est anormale et doit être signalée.
Avant votre sortie, l’équipe soignante vous rappelle les consignes essentielles : ne pas conduire le jour même, éviter de porter des charges lourdes, ne pas frotter l’œil et dormir si possible du côté opposé à l’œil opéré. Un accompagnant est indispensable pour le retour à domicile. Vous repartez avec une ordonnance de collyres postopératoires et, dans certains centres, avec un numéro d’appel en cas de problème urgent (douleur intense, baisse brutale de la vision, rougeur marquée). De nombreux services pratiquent également un appel téléphonique de contrôle le lendemain pour s’assurer que tout se passe bien.
Le protocole médicamenteux postopératoire associe le plus souvent un collyre antibiotique et un collyre anti-inflammatoire, parfois combinés dans une même spécialité. Ces gouttes sont instillées plusieurs fois par jour pendant trois à quatre semaines, avec un schéma de décroissance progressive selon les recommandations de votre chirurgien. Les anti-inflammatoires stéroïdiens ou non stéroïdiens ont pour but de limiter la réaction inflammatoire naturelle de l’œil après la chirurgie et de prévenir des complications comme l’œdème maculaire cystoïde. Il est essentiel de respecter scrupuleusement les posologies et la durée du traitement, même si vous avez rapidement l’impression de bien voir.
Les premiers jours, la vision peut fluctuer : un voile léger, une sensibilité accrue à la lumière ou une perception de halos nocturnes sont fréquents et en général transitoires. La qualité visuelle s’améliore habituellement de façon rapide, avec une stabilisation progressive sur quelques semaines. Une consultation de contrôle est classiquement programmée dans les jours suivant l’intervention, puis à un mois, afin de vérifier la bonne position de l’implant, la transparence de la cornée et la stabilité de la pression intraoculaire. C’est à ce moment qu’une nouvelle correction optique (lunettes) peut être prescrite si nécessaire.
Complications peropératoires potentielles et leur gestion technique
Bien que la chirurgie de la cataracte soit aujourd’hui une intervention très sûre, certaines complications peropératoires peuvent survenir. Elles restent rares, surtout lorsque l’opération est réalisée par un chirurgien expérimenté et que le bilan préopératoire a été correctement conduit. L’objectif de vous en parler n’est pas de vous inquiéter, mais de vous informer de manière transparente et de vous montrer que des solutions techniques existent pour gérer la plupart de ces situations. Comprendre que ces risques sont anticipés et maîtrisés contribue souvent à réduire l’anxiété préopératoire.
Parmi les complications possibles, on peut citer la rupture de la capsule postérieure, l’affaiblissement ou la rupture des zonules, un saignement intraoculaire mineur (hémorragie de l’iris), ou encore un œdème de la cornée lié à une fragilité endothéliale préexistante. Une mydriase insuffisante ou un noyau cristallinien particulièrement dur peuvent également rendre la chirurgie plus délicate. Dans ces situations, le chirurgien adapte immédiatement sa stratégie : diminution de l’énergie ultrasonique, utilisation d’anneaux de tension capsulaire, conversion éventuelle vers une technique manuelle plus classique (extraction extracapsulaire) dans les cas extrêmes.
En cas de rupture capsulaire postérieure, par exemple, un vitré peut faire irruption dans la chambre antérieure. Le chirurgien réalise alors une vitrectomie antérieure, consistant à retirer soigneusement ce vitré prolapsé pour éviter des tractions sur la rétine. L’implant peut parfois encore être placé dans le sac capsulaire, mais il est parfois nécessaire de le positionner dans le sulcus (zone située juste en avant de la capsule) ou d’utiliser un modèle particulier adapté à cette situation. Pour vous, cela peut se traduire par un temps opératoire légèrement plus long et une convalescence un peu plus progressive, mais sans perte de chance majeure si la complication est bien contrôlée.
D’autres complications, comme une désinsertion zonulaire importante (souvent chez les patients présentant un pseudo-exfoliatif ou un traumatisme ancien), peuvent nécessiter la mise en place d’un anneau de tension capsulaire. Cet anneau circulaire vient renforcer le sac cristallinien, à la manière d’un cerclage, et permet de stabiliser la plateforme capsulaire pour l’implantation de la lentille. Très rarement, si le support capsulaire est insuffisant, des techniques plus avancées d’implantation (implants suturés à la sclère, implants de chambre antérieure) peuvent être envisagées, souvent lors d’un second temps opératoire.
Au final, même si la liste de ces complications peut sembler impressionnante, il est important de rappeler que la grande majorité des chirurgies de la cataracte se déroulent sans incident et aboutissent à une récupération visuelle excellente. Les progrès constants des instruments, des implants et des techniques d’imagerie peropératoire ont considérablement augmenté la sécurité de cette intervention. En choisissant un centre expérimenté, en respectant les consignes pré et postopératoires et en échangeant librement avec votre chirurgien, vous mettez toutes les chances de votre côté pour que votre opération de la cataracte se déroule dans les meilleures conditions possibles.