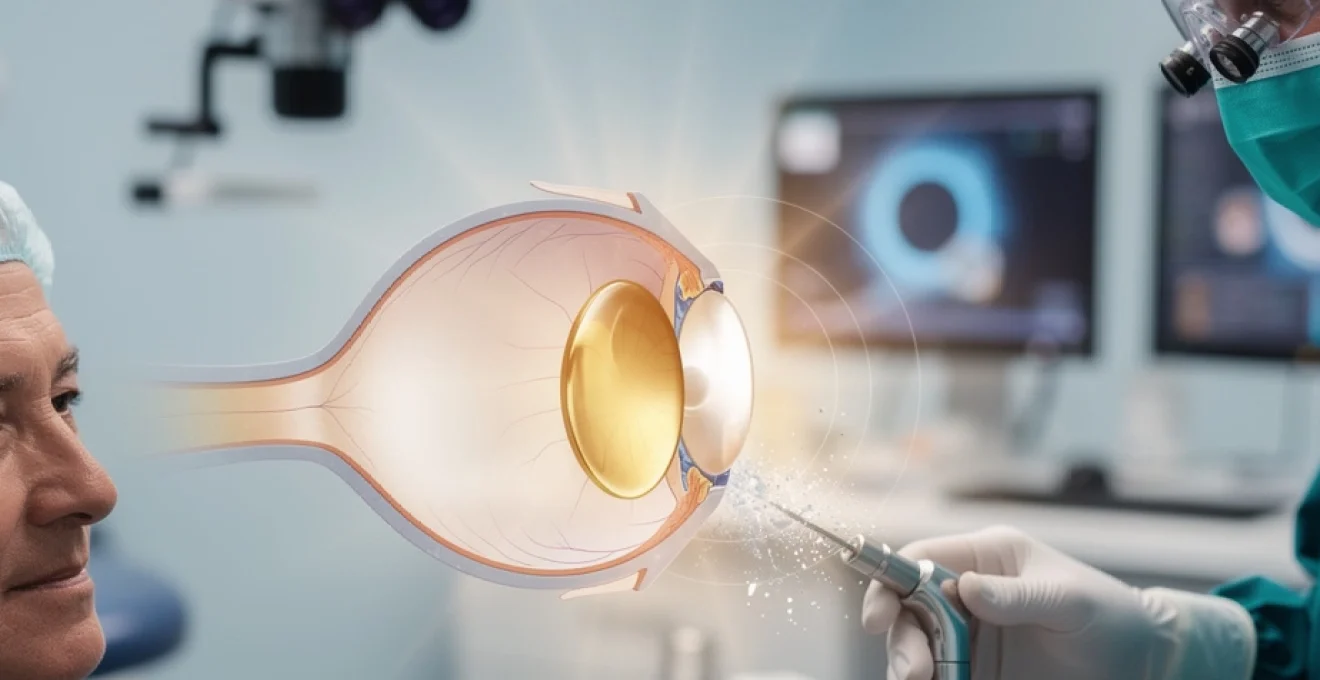
La cataracte représente l’une des principales causes de déficience visuelle dans le monde, affectant plus de 20 millions de personnes rien qu’en Europe. Cette opacification progressive du cristallin naturel de l’œil compromet significativement la qualité de vision et, sans traitement, peut conduire à une cécité fonctionnelle. L’intervention chirurgicale reste le seul traitement efficace, nécessitant systématiquement le remplacement du cristallin opacifié par une lentille intraoculaire artificielle. Cette substitution n’est pas optionnelle : elle constitue un impératif physiologique pour restaurer la fonction réfractive de l’œil. Les avancées technologiques récentes ont révolutionné ce domaine, offrant aujourd’hui une palette d’implants sophistiqués capables de corriger simultanément la cataracte et d’autres troubles visuels comme la myopie, l’hypermétropie, l’astigmatisme et la presbytie.
Anatomie du cristallin et pathophysiologie de la cataracte
Structure biochimique des fibres cristalliniennes et protéines alpha-bêta-gamma
Le cristallin humain constitue une structure anatomique remarquable, composée à 65% d’eau et 35% de protéines spécialisées appelées cristallines. Ces protéines se répartissent en trois familles principales : les alpha-cristallines (40% du contenu protéique total), les bêta-cristallines (30%) et les gamma-cristallines (20%). Cette architecture moléculaire confère au cristallin sa transparence exceptionnelle, avec un coefficient de transmission lumineuse supérieur à 95% dans le spectre visible.
Les fibres cristalliniennes s’organisent selon une géométrie hexagonale parfaite, permettant un arrangement compact et ordonné. Cette organisation structurelle minimise la diffusion de la lumière, phénomène critique pour maintenir la clarté optique. Les alpha-cristallines fonctionnent comme des protéines chaperonnes, protégeant les autres cristallines contre l’agrégation et la dénaturation. Leur rôle devient crucial avec l’âge, car elles maintiennent l’homéostasie protéique dans un environnement cellulaire dépourvu d’organelles de renouvellement.
Mécanismes d’opacification par glycation non-enzymatique et stress oxydatif
La formation de la cataracte résulte de processus biochimiques complexes impliquant principalement la glycation non-enzymatique des protéines cristalliniennes et l’accumulation de dommages oxydatifs. La réaction de Maillard, processus de glycation spontanée entre les sucres réducteurs et les groupes aminés des protéines, génère des produits de glycation avancée (AGE) qui modifient irréversiblement la structure protéique.
Le stress oxydatif, exacerbé par l’exposition chronique aux radiations UV et la diminution des systèmes antioxydants avec l’âge, provoque l’oxydation des acides aminés soufrés comme la cystéine et la méthionine. Cette oxydation entraîne la formation de ponts disulfure anormaux entre les protéines, causant leur agrégation et la perte de transparence. Les radicaux libres générés par ce processus amplifient les dommages, créant un cercle vicieux d’opacification progressive.
Classification morphologique des cataractes nucléaires, corticales et sous-capsulaires
La classification morph
ologique des cataractes distingue principalement les cataractes nucléaires, corticales et sous-capsulaires postérieures. La cataracte nucléaire touche le noyau central du cristallin : celui-ci devient brun-jaune, la myopie augmente et la vision de loin se dégrade progressivement. La cataracte corticale, elle, se traduit par l’apparition de « rayons » ou de « éclats » blancs en périphérie, qui migrent vers le centre et gênent surtout la vision en contre-jour.
La cataracte sous-capsulaire postérieure se développe juste sous la capsule située à l’arrière du cristallin. Elle entraîne souvent une baisse rapide de la vision, une forte sensibilité à la lumière et des difficultés à lire, même si l’acuité visuelle mesurée semble encore correcte. Dans la pratique clinique, de nombreux patients présentent une forme mixte, associant plusieurs de ces types. Cette classification morphologique guide le choix du moment opératoire et explique pourquoi deux patients du même âge peuvent ressentir des gênes visuelles très différentes.
Impact de la presbytie et de la sclérose nucléaire sur l’accommodation
Avec l’âge, le cristallin perd progressivement sa capacité à changer de forme pour faire la mise au point de près : c’est la presbytie. Bio-mécaniquement, le cristallin devient plus rigide, ses fibres se densifient et la capsule qui l’entoure se distend moins facilement sous l’action du muscle ciliaire. On parle alors de sclérose nucléaire, phénomène au cœur du vieillissement oculaire et souvent associé à l’apparition d’une cataracte nucléaire.
Concrètement, cela signifie que vous devez d’abord allonger les bras pour lire, puis recourir à des lunettes de près. Lorsque la cataracte s’installe sur ce terrain déjà presbyte, le cristallin ne joue plus ni son rôle de « zoom » ni son rôle de lentille transparente. C’est la raison pour laquelle l’implant de cristallin artificiel posé lors de l’opération n’a pas seulement vocation à « nettoyer » la vision : il peut aussi, selon le type choisi, compenser en partie la perte d’accommodation liée à la presbytie et vous redonner une autonomie visuelle de loin, de près, ou aux deux distances.
Technologies d’implants intraoculaires et matériaux biocompatibles
Lentilles monofocales en acrylique hydrophobe et PMMA
Les lentilles intraoculaires monofocales constituent aujourd’hui la solution standard dans la chirurgie de la cataracte. Historiquement, les premiers implants étaient fabriqués en PMMA (polyméthacrylate de méthyle), un matériau rigide, très transparent et extrêmement bien toléré par l’œil. Leur principal inconvénient est leur manque de flexibilité : ils nécessitent une incision plus large, de l’ordre de 5 à 6 mm, ce qui rallonge le temps de cicatrisation et augmente légèrement le risque d’astigmatisme induit.
Les implants modernes sont le plus souvent en acrylique hydrophobe, un matériau souple et pliable qui peut être injecté à travers une micro-incision cornéenne d’environ 2 à 2,4 mm. Une fois dans l’œil, l’implant se déploie et se stabilise dans le sac capsulaire, là où se trouvait le cristallin naturel. L’acrylique hydrophobe présente plusieurs avantages : excellente qualité optique, faible taux d’opacification à long terme et très bonne biocompatibilité. Dans la majorité des cas, ces implants monofocaux sont calculés pour offrir une vision nette de loin, avec un besoin résiduel de lunettes pour la lecture ou le travail sur écran.
Implants multifocaux diffractifs alcon AcrySof IQ ReSTOR et tecnis symfony
Pour les patients qui souhaitent réduire au maximum leur dépendance aux lunettes après l’opération de la cataracte, les implants multifocaux représentent une option de plus en plus attractive. Parmi les plus utilisés, on trouve les gammes Alcon AcrySof IQ ReSTOR et Tecnis Symfony. Ces lentilles reposent sur des technologies diffractives : la face antérieure ou postérieure de l’implant comporte une série d’anneaux microscopiques qui répartissent la lumière en plusieurs foyers distincts, permettant de voir de loin, de près, et parfois à distance intermédiaire.
On peut comparer ce principe à un objectif photographique à « plusieurs mises au point » disponibles simultanément : votre cerveau sélectionne alors en temps réel l’image la plus utile. Le Tecnis Symfony, par exemple, est un implant à focus étendu (EDOF) qui vise à offrir une vision continue de loin jusqu’à la vision intermédiaire, tout en réduisant la perception de halos lumineux. L’AcrySof IQ ReSTOR propose, selon les versions, une priorité davantage marquée sur la vision de près, très appréciée des grands lecteurs. Toutefois, cette diffusion de la lumière entre plusieurs foyers peut entraîner des effets secondaires comme des halos ou des éblouissements nocturnes, ce qui impose une sélection rigoureuse des candidats.
Lentilles toriques pour correction astigmatique Bausch+Lomb envista
Lorsque la cornée présente une courbure irrégulière, on parle d’astigmatisme. Sans correction spécifique, même après une chirurgie de la cataracte techniquement parfaite, la vision peut rester floue ou déformée. Les implants toriques, tels que la gamme Bausch+Lomb enVista torique, ont été conçus pour répondre précisément à cette situation. Leur face optique comporte une puissance différente selon les méridiens, à la manière d’un verre de lunettes pour astigmate, mais directement à l’intérieur de l’œil.
Lors de l’intervention, le chirurgien positionne l’implant torique selon un axe précis, calculé en préopératoire grâce à la biométrie et à la topographie cornéenne. Si l’implant est correctement aligné, l’astigmatisme cornéen est partiellement ou totalement neutralisé, ce qui améliore nettement la netteté des images. Pour vous, cela signifie souvent une vision de loin plus nette sans lunettes, en particulier pour la conduite, la télévision ou les activités sportives. En revanche, une rotation secondaire de l’implant peut diminuer l’efficacité de cette correction, ce qui justifie un suivi post-opératoire attentif.
Implants accommodatifs crystalens et technologie à focus étendu EDOF
Les implants accommodatifs, comme le Crystalens, ont été développés pour tenter de reproduire le comportement du cristallin naturel en matière d’accommodation. Leur principe n’est pas de fractionner la lumière en plusieurs foyers, mais de se déplacer légèrement à l’intérieur de l’œil sous l’effet des forces du muscle ciliaire. En théorie, ce mouvement modifie la puissance effective de l’implant, offrant ainsi une certaine capacité d’adaptation de la vision de loin vers la vision intermédiaire ou de près.
Parallèlement, les implants à focus étendu (EDOF, pour Extended Depth Of Focus) représentent un compromis intéressant entre les implants monofocaux et les multifocaux diffractifs classiques. Plutôt que de créer plusieurs foyers séparés, ils allongent la zone de netteté, un peu comme si l’on agrandissait la profondeur de champ d’un appareil photo. Vous bénéficiez alors d’une bonne vision de loin et d’une vision intermédiaire confortable (écran d’ordinateur, tableau de bord, cuisine), avec parfois une aide modérée pour la lecture rapprochée. Ces technologies premium sont particulièrement discutées lors de la consultation préopératoire, en fonction de votre mode de vie, de vos attentes et de l’état de votre rétine.
Techniques chirurgicales de phacoémulsification et implantation
Incisions cornéennes temporales et architecture des tunnels auto-étanches
La chirurgie moderne de la cataracte repose quasi exclusivement sur la phacoémulsification par petite incision. Le chirurgien réalise le plus souvent une incision cornéenne temporale, c’est-à-dire située sur le côté de l’œil, dans la cornée claire. Cette localisation limite l’astigmatisme induit et favorise une récupération visuelle rapide. L’incision est réalisée sous forme de tunnel auto-étanche : elle traverse la cornée selon un trajet oblique, de sorte que la pression intraoculaire plaque naturellement les parois l’une contre l’autre.
Cette architecture en tunnel rend généralement inutile la pose de fils de suture et permet à l’incision de rester hermétique dès la fin de l’opération. Une seconde micro-incision, encore plus petite, peut être effectuée pour introduire un instrument auxiliaire. Grâce à ces micro-incisions, la chirurgie de la cataracte est aujourd’hui une chirurgie ambulatoire, d’une durée moyenne de 15 à 30 minutes, avec un retour à domicile le jour même. Pour vous, cela se traduit par moins de gêne post-opératoire, une cicatrisation plus rapide et un moindre risque de complications liées à une large ouverture de l’œil.
Fragmentation ultrasonique par technologie infiniti et centurion vision system
Une fois l’incision réalisée et la capsule antérieure du cristallin ouverte (capsulorhexis), vient l’étape clé : l’extraction du cristallin opacifié. Les systèmes de phacoémulsification modernes, comme les plateformes Infiniti et Centurion Vision System, utilisent des ultrasons pour fragmenter le noyau du cristallin. La pointe de la sonde vibre à très haute fréquence, émulsionnant le cristallin en micro-fragments qui sont simultanément aspirés hors de l’œil.
On peut comparer cette étape à une « mini-trousse » qui transforme un bloc dur en une boue fluide, facilement évacuée, tout en préservant la capsule qui servira de support à la lentille artificielle. Les dernières générations d’appareils gèrent finement la pression et le débit de liquide à l’intérieur de l’œil, ce que l’on appelle la fluidique. Cette maîtrise réduit les variations de pression intraoculaire pendant l’intervention, améliore la sécurité et diminue le risque de traumatismes sur la cornée ou la rétine. Plus la cataracte est dure, plus la puissance ultrasonique et le temps opératoire doivent être adaptés, ce que le chirurgien ajuste en temps réel.
Insertion des IOL à travers injecteurs monarch et UltraSert
Après l’ablation complète du cristallin cataracté, l’implant intraoculaire (IOL) est mis en place. Les implants souples en acrylique sont généralement insérés à l’aide d’injecteurs préchargés, comme les systèmes Monarch ou UltraSert. L’implant est d’abord plié ou enroulé dans une cartouche, puis poussé doucement à travers la micro-incision cornéenne. Une fois dans l’œil, il se déploie progressivement pour retrouver sa forme et sa taille définitives.
Cette technique d’injection permet de conserver une incision très petite, ce qui limite les fuites, réduit l’astigmatisme induit et accélère la réhabilitation visuelle. Le chirurgien veille à ce que les haptiques (les petites « branches » de l’implant) se positionnent correctement dans le sac capsulaire. En quelques secondes, la lentille artificielle remplace ainsi le cristallin cataracté et reprend son rôle de système optique central de l’œil. De votre point de vue, vous ne ressentez ni la présence de l’implant ni son déploiement : seule la qualité de vision, souvent dès le lendemain, témoigne de sa bonne mise en place.
Positionnement capsulaire et centrage optique de l’implant
Le positionnement capsulaire de l’implant est un facteur déterminant pour la qualité visuelle finale. Idéalement, la lentille est parfaitement centrée dans le sac capsulaire et sa face optique est perpendiculaire à l’axe visuel. Un bon centrage réduit les aberrations optiques, améliore la netteté et optimise l’efficacité des implants multifocaux ou toriques. À l’inverse, un léger décentrage ou une inclinaison de l’implant peut entraîner une baisse de la qualité de vision, un astigmatisme résiduel ou l’apparition de halos gênants.
Le chirurgien s’appuie sur des repères anatomiques et, dans le cas des implants toriques, sur des marquages préopératoires de la cornée pour aligner précisément l’axe de correction de l’astigmatisme. Dans certains cas plus complexes (capsule fragilisée, rupture capsulaire), l’implant ne peut pas être placé dans le sac et doit être positionné en sulcus (en avant de la capsule) ou fixé à l’iris ou à la sclère. Ces alternatives restent exceptionnelles mais illustrent un point clé : l’implant intraoculaire n’est pas un simple « accessoire », il devient la lentille principale de votre œil et doit donc être positionné avec une grande précision.
Calculs biométriques et formules de puissance IOL
Biométrie par interférométrie optique IOLMaster 700 et lenstar LS900
Pour que la lentille artificielle remplace efficacement le cristallin, il est indispensable de calculer avec précision sa puissance, exprimée en dioptries. Cette étape repose sur la biométrie oculaire, réalisée avant l’opération. Les appareils de dernière génération, comme l’IOLMaster 700 ou le Lenstar LS900, utilisent l’interférométrie optique ou la tomographie par cohérence optique (OCT) pour mesurer très finement la longueur axiale de l’œil, la courbure cornéenne (kératométrie) et parfois l’épaisseur du cristallin et la profondeur de la chambre antérieure.
On peut voir la biométrie comme la prise de mesures très précises avant de fabriquer un costume sur mesure : plus les mesures sont fiables, plus l’implant choisi sera adapté à votre œil. Par rapport aux anciennes biométries par ultrasons de contact, ces méthodes optiques sont non invasives, indolores et beaucoup plus précises, notamment chez les patients forts myopes ou hypermétropes. Les données recueillies sont ensuite intégrées dans des formules de calcul complexes pour prédire la puissance d’implant qui vous donnera la meilleure vision possible sans lunettes.
Formules de quatrième génération SRK/T, holladay et haigis
Les valeurs biométriques ne suffisent pas : il faut également les insérer dans une formule mathématique adaptée pour déterminer la puissance idéale de l’implant intraoculaire. Les formules de quatrième génération, telles que SRK/T, Holladay ou Haigis, intègrent plusieurs paramètres anatomiques et tiennent compte de la manière dont l’implant sera positionné dans l’œil. Elles prédisent la position effective de la lentille (Effective Lens Position, ELP), un élément crucial pour obtenir la réfraction souhaitée.
Par exemple, la formule SRK/T est particulièrement fiable pour les yeux de longueur axiale standard à longue, tandis que Haigis et Holladay 2 apportent un avantage dans les cas d’yeux courts ou très longs, traditionnellement plus difficiles à prévoir. Dans la pratique, les logiciels de biométrie comparent souvent les résultats de plusieurs formules et suggèrent une puissance d’implant optimisée. L’objectif est de se rapprocher d’une emmetropie, c’est-à-dire d’une vision nette sans correction, ou de viser volontairement une légère myopie résiduelle pour certains profils de patients, notamment ceux qui privilégient la vision de près.
Optimisation des constantes A et facteurs personnalisés chirurgien-dépendants
Un autre paramètre clé est la constante A de l’implant, propre à chaque modèle de lentille. Elle représente, en quelque sorte, la « signature optique » de l’implant et intervient dans les formules de calcul. Cependant, cette constante peut varier légèrement selon la technique opératoire et la manière dont chaque chirurgien positionne l’implant. C’est pourquoi on parle d’optimisation des constantes : en analysant les résultats post-opératoires de nombreux cas, le chirurgien peut ajuster ces constantes pour améliorer encore la précision de ses prédictions.
Ce travail d’optimisation, parfois présenté comme un simple détail technique, a un impact direct sur votre quotidien : il augmente les chances d’atteindre la correction souhaitée et de réduire le besoin de lunettes après l’opération de la cataracte. Pour les implants premium (multifocaux, EDOF ou toriques), cette précision est encore plus cruciale, car une petite erreur de calcul ou de positionnement se traduit plus vite par une gêne visuelle. D’où l’importance de confier sa chirurgie à une équipe rompue à ces calculs biométriques avancés et au suivi de leurs résultats dans le temps.
Complications post-opératoires et opacification capsulaire secondaire
Comme toute intervention chirurgicale, l’opération de la cataracte, malgré son caractère très courant et son excellent pronostic, comporte des risques. Les complications immédiates les plus fréquentes restent heureusement mineures : sensation de corps étranger, rougeur légère, vision trouble transitoire liée à l’œdème cornéen. Des complications plus sérieuses, comme l’infection intraoculaire (endophtalmie), sont désormais extrêmement rares (de l’ordre de 1 cas sur 1 000 à 1 sur 10 000), grâce aux protocoles d’asepsie stricts et à l’injection d’antibiotique en fin d’intervention.
À distance, la complication la plus courante est l’opacification capsulaire secondaire. Il ne s’agit pas d’une « nouvelle cataracte », mais de la prolifération de cellules résiduelles sur la capsule postérieure, derrière l’implant, qui devient progressivement trouble. Environ un patient sur trois peut être concerné dans les premières années suivant la chirurgie. Lorsque cette opacification altère la vision (baisse d’acuité, halos, gêne au contre-jour), un traitement simple et indolore est proposé : la capsulotomie au laser Nd:YAG, réalisée en consultation, qui consiste à ouvrir une petite fenêtre centrale dans la capsule pour rétablir le passage de la lumière.
D’autres complications plus rares peuvent survenir : décollement de la rétine, œdème maculaire, déplacement secondaire de l’implant ou augmentation durable de la pression intraoculaire. Elles concernent surtout des yeux à risque (forts myopes, antécédents de chirurgie rétinienne, glaucome, diabète mal équilibré). Vous l’aurez compris : si la chirurgie de la cataracte est aujourd’hui très sûre, un suivi ophtalmologique régulier demeure indispensable pour dépister et traiter rapidement ces éventualités. En cas de douleur intense, de baisse brusque de la vision ou d’œil très rouge après l’opération, il est crucial de consulter en urgence.
Résultats réfractifs et qualité de vision avec implants premium
Les progrès de la chirurgie de la cataracte ont profondément transformé les résultats que l’on peut en attendre. Là où l’objectif principal était autrefois de « rendre une vision fonctionnelle », il est désormais possible, grâce aux implants premium (toriques, multifocaux, EDOF), de viser une véritable chirurgie réfractive du cristallin. De nombreuses études montrent qu’avec une biométrie de qualité et une sélection rigoureuse des patients, plus de 90% des opérés avec implant monofocal bien calculé atteignent une acuité visuelle de loin de 8/10 ou plus sans correction. Avec les implants multifocaux modernes, une proportion importante de patients déclare ne plus porter de lunettes ni pour la vision de loin ni pour la vision de près dans les activités courantes.
Cependant, ces résultats optimaux s’accompagnent parfois de compromis : perception de halos nocturnes avec certains multifocaux, baisse de sensibilité au contraste, phase de neuro-adaptation durant laquelle le cerveau apprend à gérer plusieurs foyers d’image. C’est un peu comme changer de système d’éclairage dans une pièce : au début, les différences de tonalité ou d’intensité vous surprennent, puis vous n’y prêtez plus attention. Une discussion approfondie avec votre chirurgien sur vos priorités (lecture, conduite de nuit, travail sur écran, sport) permet de choisir le type d’implant le plus cohérent avec votre mode de vie.
Pour beaucoup de patients, l’implant monofocal de qualité, éventuellement associé à une légère monovision (un œil plus myope pour le près, l’autre pour le loin), offre déjà un excellent compromis entre confort visuel et stabilité. D’autres, très gênés par leurs lunettes ou leurs verres progressifs, tireront un bénéfice majeur d’un implant multifocal ou EDOF bien indiqué. Dans tous les cas, l’implant de cristallin artificiel posé lors de l’opération de la cataracte n’est pas un simple « remplacement mécanique » : il ouvre la possibilité de repenser votre correction visuelle et d’améliorer durablement votre qualité de vie, à condition de faire ce choix en connaissance de cause, guidé par l’expertise de votre ophtalmologiste.