La cataracte représente la première cause d’intervention chirurgicale en France avec près de 600 000 opérations réalisées chaque année. Cette opacification progressive du cristallin touche plus d’une personne sur cinq après 65 ans et concerne plus des deux tiers des individus de plus de 85 ans. Reconnaître précocement les symptômes de cette pathologie oculaire permet d’optimiser la prise en charge thérapeutique et de préserver durablement la qualité de vie visuelle. Les manifestations initiales, souvent subtiles, évoluent généralement sur plusieurs années avant de devenir réellement invalidantes au quotidien.
Symptômes visuels précoces de l’opacification cristallinienne
L’identification précoce des signes caractéristiques de la cataracte constitue un enjeu majeur de santé publique. Ces manifestations cliniques, initialement discrètes, traduisent une altération progressive de la transparence cristallinienne qui affecte directement les capacités visuelles fonctionnelles.
Vision floue progressive et perte d’acuité visuelle
Le symptôme le plus fréquemment rapporté correspond à une diminution graduelle de l’acuité visuelle, affectant initialement la vision de loin puis progressivement la vision de près. Les patients décrivent typiquement une sensation de voile oculaire permanent, comparable à la perception visuelle à travers une vitre embuée ou souillée. Cette altération de la netteté visuelle se caractérise par une impossibilité d’amélioration malgré le port de corrections optiques récentes ou optimisées.
L’évolution symptomatique s’étend généralement sur plusieurs années, avec une progression insidieuse qui peut masquer l’ampleur réelle de la détérioration visuelle. La perte d’acuité s’accompagne fréquemment d’une diminution de la sensibilité aux contrastes, rendant particulièrement difficile la discrimination des objets dans des environnements faiblement éclairés ou présentant des variations chromatiques subtiles.
Halos lumineux autour des sources d’éclairage artificiel
L’apparition de phénomènes lumineux anormaux constitue un indicateur diagnostique particulièrement révélateur de l’opacification cristallinienne débutante. Ces manifestations se traduisent par la perception d’auréoles colorées ou de halos diffractés entourant les sources lumineuses ponctuelles telles que les phares automobiles, les lampadaires ou les éclairages domestiques.
Cette symptomatologie s’avère particulièrement invalidante lors de la conduite nocturne, où la multiplication des sources lumineuses artificielles génère une gêne visuelle significative. Les patients rapportent fréquemment une appréhension croissante vis-à-vis des déplacements en conditions de faible luminosité, traduisant un impact fonctionnel majeur sur l’autonomie quotidienne.
Photophobie et sensibilité accrue à l’éblouissement
La sensibilité exacerbée à la lumière vive représente une manifestation caractéristique de l’évolution cataractogène. Cette photophobie pathologique se manifeste par un inconfort oculaire disproportionné lors de l’exposition à des sources lumineuses naturelles ou artificielles d’intensité modérée. Les patients développent progressivement des stratégies d’évitement, recherchant instinctivement des environnements moins éclairés ou utilisant systématiquement des protections solaires.
L’éblouissement devient particulièrement problématique dans les situations de forte exposition solaire ou lors du passage brutal d
p’une zone sombre à un environnement très éclairé. Cette intolérance aux changements brutaux de luminosité s’explique par la diffusion anarchique de la lumière au sein d’un cristallin devenu hétérogène. À la longue, cette gêne peut limiter certaines activités extérieures et conduire à une réduction des sorties, en particulier chez les sujets âgés.
Dans les stades plus avancés, la photophobie s’accompagne parfois de douleurs oculaires diffuses et de céphalées liées à l’effort d’accommodation permanent. Vous pouvez remarquer que vous avez besoin de lunettes de soleil même par temps couvert, ou que l’éclairage intérieur habituel devient soudainement trop agressif. Ces signes doivent alerter, car ils témoignent d’une dégradation fonctionnelle plus marquée du cristallin, qui ne joue plus correctement son rôle de filtre et de lentille transparente.
Diplopie monoculaire et perception double des images
Un autre symptôme, moins connu du grand public mais évocateur d’une cataracte débutante, est la diplopie monoculaire. Contrairement à la diplopie binoculaire liée à un désalignement des yeux, cette forme de vision double persiste lorsqu’on ferme un œil et disparaît uniquement lorsque l’on occulte l’œil atteint. Les patients décrivent la perception de contours dédoublés, de lettres qui se chevauchent ou d’images fantômes, même en l’absence de lunettes.
Ce phénomène résulte des irrégularités locales de la transparence cristallinienne, qui créent plusieurs trajectoires lumineuses convergeant vers la rétine. En d’autres termes, c’est comme si vous regardiez à travers une vitre présentant de petites bulles ou des zones de relief : la lumière est déviée de manière différente selon les zones, générant plusieurs images superposées. Si vous constatez que certaines lignes droites semblent « vibrer » ou que les caractères imprimés paraissent flous et doublés malgré une correction optique adaptée, une consultation ophtalmologique s’impose pour éliminer une cataracte débutante.
La diplopie monoculaire peut être particulièrement handicapante pour la lecture prolongée, l’utilisation d’écrans ou les tâches de précision nécessitant une excellente acuité visuelle. Elle peut aussi majorer la fatigue visuelle et contribuer à l’apparition de maux de tête en fin de journée. Là encore, il ne s’agit pas d’un simple inconfort passager mais d’un signal d’alerte qui traduit une désorganisation optique interne de l’œil, typiquement observée dans certaines formes de cataracte corticale ou nucléaire.
Altération de la perception chromatique et décoloration jaunâtre
L’opacification du cristallin n’affecte pas uniquement la netteté de l’image ; elle modifie également la manière dont les couleurs sont perçues. De nombreux patients rapportent une impression de couleurs plus ternes, moins vives, comme si un filtre jaune pâle se superposait à leur champ de vision. Le monde paraît alors moins contrasté, avec des blancs tirant vers le beige et des bleus semblant plus grisâtres. Cette décoloration jaunâtre est typique de la cataracte nucléaire, où le noyau central du cristallin se pigmente progressivement.
Cette altération chromatique se manifeste souvent de façon insidieuse, au point que certaines personnes ne la remarquent qu’après une chirurgie de la cataracte, en redécouvrant la vivacité des couleurs. Pourtant, vous pouvez déjà repérer des signes précoces au quotidien : difficulté à distinguer deux vêtements de teinte proche, confusion entre certaines nuances de bleu et de violet, perception atténuée des feux de signalisation à distance. Comme lorsqu’un filtre jaunissant est ajouté devant l’objectif d’un appareil photo, l’ensemble de la scène perd en fidélité colorimétrique.
L’altération de la perception chromatique peut avoir un impact réel sur la sécurité, notamment chez les conducteurs seniors devant repérer rapidement des signalisations routières ou des marquages au sol. Elle contribue également à une baisse globale de la qualité de vie visuelle, en rendant l’environnement moins lisible et moins agréable. Associer cette gêne à une baisse de vision et à une sensibilité accrue à la lumière doit faire évoquer la cataracte et justifier un examen spécialisé.
Modifications anatomiques du cristallin et mécanismes pathophysiologiques
Pour mieux comprendre les premiers signes de la cataracte, il est utile de se pencher brièvement sur ce qui se passe à l’intérieur de l’œil. Le cristallin, lentille biconvexe située derrière l’iris, est constitué de fibres très organisées et de protéines hautement transparentes appelées cristallines. Avec l’âge et sous l’effet de différents facteurs de risque, cette architecture délicate se modifie : les fibres se désorganisent, les protéines s’opacifient, et la lentille perd progressivement sa transparence.
Ces transformations ne surviennent pas de manière uniforme. Selon la zone du cristallin principalement touchée – cortex, noyau central ou région sous-capsulaire postérieure – les symptômes et la vitesse d’évolution de la cataracte varient. Vous avez peut-être entendu parler de cataracte « nucléaire », « corticale » ou « sous-capsulaire » : ces termes décrivent précisément la localisation des opacités et permettent d’expliquer pourquoi certains patients se plaignent d’abord de myopie brutale, d’autres d’éblouissements intenses, et d’autres encore de flou en vision de près.
Dégénérescence des fibres cristalliniennes corticales
Dans la cataracte corticale, ce sont les fibres situées à la périphérie du cristallin, dans la région dite corticale, qui se dégradent en premier. Ces fibres perdent leur alignement harmonieux, se gorgent d’eau et développent des zones d’opacité en forme de rayons ou de fissures blanches partant de la périphérie vers le centre. À la lampe à fente, l’ophtalmologiste observe typiquement des opacités cunéiformes évoquant les branches d’une étoile ou les pétales d’une marguerite.
Cliniquement, cette dégénérescence des fibres corticales entraîne une diffusion accrue de la lumière et une réduction de la qualité de l’image rétinienne, surtout dans des conditions d’éclairage intense. C’est un peu comme si des micro-fissures apparaissaient dans une lentille de verre : tant que la zone centrale reste relativement claire, la vision peut sembler correcte, mais les éblouissements et les halos deviennent plus fréquents. Les patients atteints de cataracte corticale se plaignent souvent d’une gêne visuelle plus marquée en plein soleil ou lors de la conduite nocturne, lorsque les pupilles se dilatent et laissent passer davantage de lumière à travers les zones altérées.
La progression de ces opacités corticales est généralement lente mais peut être accélérée par certains facteurs, comme le diabète ou une exposition excessive aux ultraviolets. Au fur et à mesure que les rayons opaques gagnent le centre du cristallin, la vision de près et de loin se trouve progressivement compromise. Sur le plan fonctionnel, cela se traduit par la nécessité d’augmenter l’éclairage pour lire, une fatigue visuelle plus rapide et une sensation de voile intermittent qui fluctue avec le diamètre pupillaire.
Sclérose nucléaire et durcissement du noyau embryonnaire
La cataracte nucléaire est la forme la plus fréquemment observée dans la cataracte sénile. Elle touche le noyau central du cristallin, constitué des fibres les plus anciennes, formées dès la vie embryonnaire. Avec le temps, ces fibres subissent un phénomène de sclérose : elles se compactent, se déshydratent et se pigmentent, conférant au noyau une teinte jaunâtre, voire brunâtre dans les formes très avancées. Cette modification s’apparente au durcissement progressif du cœur d’un fruit laissé à l’air libre.
Sur le plan optique, la sclérose nucléaire modifie l’indice de réfraction du cristallin, ce qui peut entraîner une myopisation d’indice : certains patients auparavant hypermétropes découvrent qu’ils peuvent à nouveau lire sans lunettes, au prix d’une dégradation de leur vision de loin. Cette « amélioration trompeuse » de la vision de près, parfois perçue comme un retour en arrière de la presbytie, constitue en réalité un signe assez typique de l’évolution d’une cataracte nucléaire.
Parallèlement, la densification du noyau réduit progressivement la transmission de la lumière vers la rétine et accentue la diffusion intra-cristallinienne. Les symptômes rapportés sont une vision floue persistante, une baisse de netteté pour les objets éloignés et une altération progressive de la perception des couleurs, avec ce fameux voile jaune caractéristique. À un stade plus avancé, le noyau devient si opaque qu’il limite fortement l’entrée de lumière, entraînant une baisse majeure de l’acuité visuelle, parfois réduite à la simple perception lumineuse.
Formation de cataracte sous-capsulaire postérieure
La cataracte sous-capsulaire postérieure se caractérise par l’apparition d’opacités situées juste en avant de la capsule postérieure du cristallin, dans l’axe optique direct. Cette localisation, très proche du point focal de la lumière, explique pourquoi même de petites opacités peuvent provoquer des symptômes visuels importants. Cette forme est fréquemment observée chez les patients traités au long cours par corticoïdes généraux ou locaux, chez les diabétiques et chez certains sujets relativement jeunes.
Cliniquement, la cataracte sous-capsulaire postérieure se manifeste souvent par une baisse de vision plus rapide que les formes nucléaires ou corticales, en particulier en vision de près. Les patients décrivent une gêne marquée pour la lecture, la vision de près et les activités de précision, tandis que la vision de loin peut rester longtemps relativement préservée. L’éblouissement est également très prononcé, car la lumière incidente est fortement diffusée par ces opacités situées en plein axe visuel, un peu comme si une goutte de lait était déposée sur la face postérieure d’une lentille de contact.
Cette forme de cataracte est aussi connue pour majorer les halos lumineux autour des sources d’éclairage artificiel, rendant la conduite nocturne particulièrement inconfortable, voire dangereuse. Du fait de sa localisation et de son retentissement précoce sur la qualité de vision, la cataracte sous-capsulaire postérieure est souvent opérée plus tôt, même lorsque l’opacification globale du cristallin semble modérée à l’examen.
Processus d’oxydation et glycation des protéines cristalliniennes
Sur le plan moléculaire, la cataracte sénile résulte d’un ensemble de processus biochimiques affectant les protéines cristalliniennes. Avec l’âge, ces protéines subissent des modifications structurelles irréversibles sous l’effet du stress oxydatif, de la glycation non enzymatique (en particulier chez les diabétiques) et de l’accumulation de radicaux libres. Ces altérations conduisent à la formation d’agrégats protéiques insolubles, qui diffusent et absorbent la lumière au lieu de la laisser passer de manière transparente.
On peut comparer ces phénomènes à ce qui se produit lorsqu’un blanc d’œuf cru, initialement translucide, est chauffé et devient opaque : les protéines se dénaturent, se regroupent et modifient profondément les propriétés optiques du milieu. Dans le cristallin, ces modifications ne sont pas brutales mais progressives, s’étendant sur plusieurs décennies. Cependant, à partir d’un certain seuil d’accumulation, la perte de transparence devient cliniquement perceptible et se traduit par les premiers signes de cataracte (vision floue, halos, baisse des contrastes).
Les mécanismes d’oxydation et de glycation sont favorisés par de nombreux facteurs : exposition chronique aux rayonnements ultraviolets, tabagisme, déséquilibre glycémique, déficit en antioxydants, et même certaines prédispositions génétiques. Comprendre ces processus permet de mieux appréhender le rôle des mesures préventives (protection solaire, contrôle du diabète, hygiène de vie) dans le ralentissement de la progression de la cataracte, même si, à ce jour, aucun traitement médicamenteux ne permet de la faire régresser.
Facteurs de risque et étiologie de la cataracte sénile
La cataracte sénile est avant tout liée au vieillissement naturel du cristallin. Toutefois, tous les individus ne sont pas égaux face à cette évolution : certains développeront une opacification significative dès la soixantaine, tandis que d’autres conserveront une vision relativement claire bien après 80 ans. Pourquoi une telle variabilité ? Elle s’explique par la combinaison de facteurs génétiques et environnementaux, qui influencent la vitesse de dégradation des structures cristalliniennes.
Parmi les facteurs de risque les mieux documentés, on retrouve le diabète, l’exposition chronique aux ultraviolets, le tabagisme, l’hypertension artérielle, la malnutrition et certains traitements au long cours, notamment les corticoïdes systémiques ou inhalés. Les traumatismes oculaires, les antécédents de chirurgie intraoculaire et certaines inflammations chroniques de l’œil peuvent également accélérer la survenue d’une cataracte dite secondaire. Chez les sujets fortement myopes, l’architecture oculaire particulière semble aussi favoriser une opacification plus précoce du cristallin.
D’un point de vue pratique, il est utile de distinguer les facteurs non modifiables (âge, terrain génétique, antécédents familiaux de cataracte précoce) des facteurs sur lesquels vous pouvez agir. Arrêter le tabac, porter systématiquement des lunettes de soleil filtrant les UV, contrôler rigoureusement une maladie chronique comme le diabète, adopter une alimentation riche en antioxydants (fruits, légumes, poissons gras) sont autant de mesures susceptibles de ralentir la progression des processus oxydatifs cristalliniens. Elles ne dispensent pas d’un suivi ophtalmologique, mais peuvent en retarder les conséquences cliniques.
Enfin, il convient de rappeler que la cataracte n’est pas exclusivement liée à l’âge avancé. Des formes congénitales existent chez le nourrisson, le plus souvent d’origine génétique ou métabolique, et des cataractes juvéniles peuvent apparaître chez l’adulte jeune dans un contexte de maladie générale (diabète de type 1, maladies inflammatoires, pathologies métaboliques rares) ou de traitements prolongés. Identifier un terrain à risque dans votre entourage familial ou médical doit donc inciter à une vigilance accrue et à des bilans visuels réguliers.
Diagnostic différentiel et examens ophtalmologiques spécialisés
Face à une baisse de vision progressive, à une sensibilité accrue à la lumière ou à l’apparition de halos lumineux, la cataracte est une cause fréquente, mais elle n’est pas la seule. D’autres pathologies oculaires, parfois plus graves, peuvent donner des symptômes proches : dégénérescence maculaire liée à l’âge (DMLA), glaucome chronique, pathologies cornéennes, anomalies rétiniennes ou neuropathies optiques. D’où l’importance d’un diagnostic précis, reposant sur un examen ophtalmologique complet et sur des explorations spécialisées.
L’objectif du praticien est double : confirmer l’existence d’une opacification cristallinienne significative expliquant les symptômes, et s’assurer qu’il n’existe pas d’autre atteinte oculaire susceptible de limiter le bénéfice d’une éventuelle chirurgie de la cataracte. Pour cela, plusieurs examens complémentaires sont systématiquement réalisés ou demandés, en particulier lorsque la baisse de vision semble disproportionnée par rapport au degré d’opacification observé.
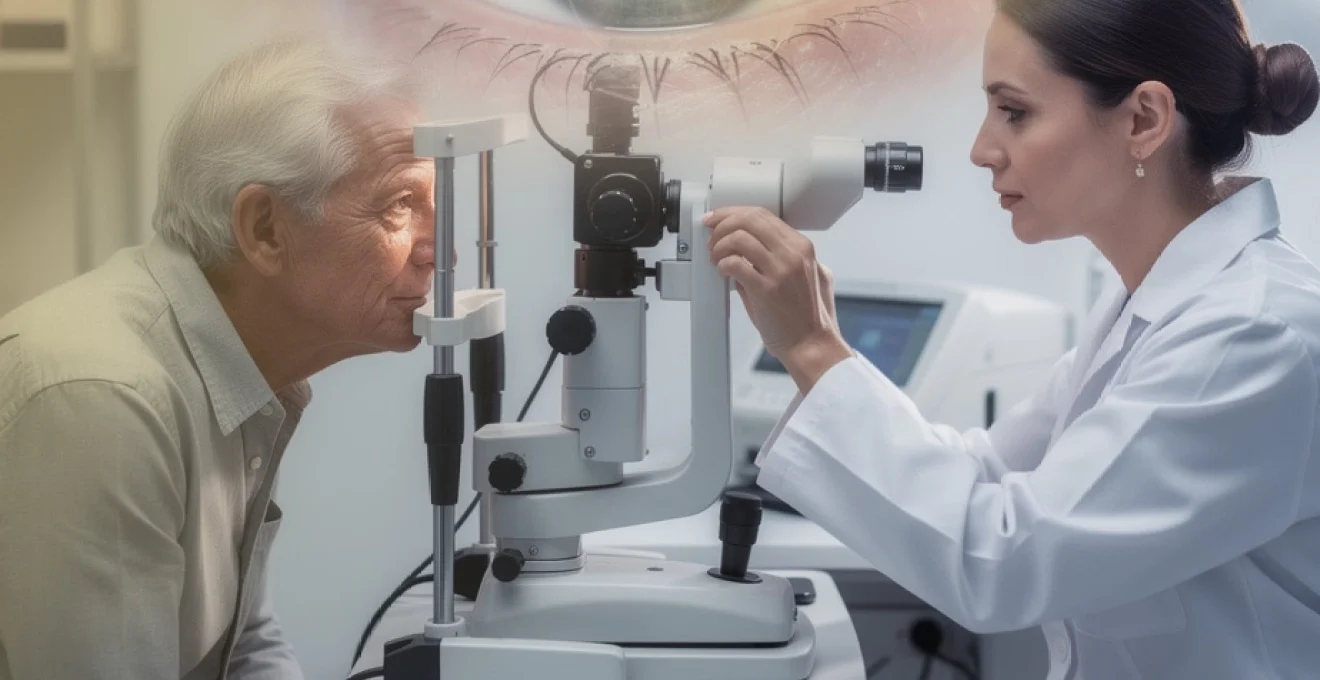
Biomicroscopie du segment antérieur à la lampe à fente
La biomicroscopie à la lampe à fente constitue l’examen de référence pour visualiser la cataracte. Cet appareil combine un microscope binoculaire et un faisceau lumineux fin et réglable, permettant d’observer en détail les structures du segment antérieur de l’œil : cornée, chambre antérieure, iris et cristallin. En modulant l’intensité, l’orientation et la largeur du faisceau, l’ophtalmologiste peut apprécier la localisation, la densité et l’aspect des opacités cristalliniennes.
Concrètement, cet examen est indolore et rapide. Vous êtes assis face à la lampe à fente, le menton posé sur un appui, tandis que le praticien examine successivement chaque œil. Il peut utiliser des colorants, comme la fluorescéine, ou des lentilles de contact spéciales pour approfondir l’exploration d’autres structures si nécessaire. Dans le cadre de la cataracte, la biomicroscopie permet de distinguer les formes nucléaires, corticales ou sous-capsulaires, d’évaluer l’éventuelle présence d’une inflammation associée, et de rechercher des signes de fragilité zonulaire ou capsulaire qui pourront influencer la stratégie chirurgicale.
La lampe à fente joue également un rôle clé dans le diagnostic différentiel, en permettant de mettre en évidence d’autres causes de baisse de vision, comme une dystrophie cornéenne, un œdème cornéen, une uvéite antérieure ou un glaucome aigu. Elle constitue donc un passage obligé pour tout bilan visuel complet, bien au-delà du seul dépistage de la cataracte.
Mesure de l’acuité visuelle avec correction optique optimale
La mesure de l’acuité visuelle reste un élément central de l’évaluation clinique. Réalisée d’abord sans correction, puis avec la meilleure correction optique possible, elle permet de quantifier la performance visuelle et de déterminer la part de déficit corrigible par des lunettes ou des lentilles. Dans le contexte de la cataracte, il n’est pas rare de constater une amélioration limitée de l’acuité malgré une correction optimale, ce qui signale que l’obstacle principal est intraoculaire et non réfractif.
Les échelles utilisées (Monoyer, Snellen, LogMAR) permettent de chiffrer l’acuité de loin, tandis que des tests spécifiques évaluent la vision de près. Au-delà de la simple lecture de lettres, l’ophtalmologiste peut apprécier la sensibilité aux contrastes, très souvent diminuée dans la cataracte, et l’existence éventuelle d’une diplopie monoculaire. Vous vous demandez jusqu’à quel point une baisse d’acuité visuelle justifie une intervention chirurgicale ? En pratique, ce n’est pas seulement le chiffre qui compte, mais surtout l’impact fonctionnel sur vos activités quotidiennes (lecture, conduite, travail, loisirs).
Dans certains cas, notamment lorsque la cataracte est modérée, la baisse d’acuité visuelle peut être partiellement compensée par une nouvelle correction optique. Toutefois, lorsque les plaintes persistent malgré des lunettes récentes, lorsque la vision reste floue ou voilée, ou lorsque la sensibilité à l’éblouissement devient invalidante, il est probable que la cataracte soit devenue la cause principale de la gêne et qu’une stratégie chirurgicale doive être envisagée à moyen terme.
Évaluation de la densité d’opacification selon l’échelle LOCS III
Pour standardiser la description de la cataracte et suivre son évolution, les ophtalmologistes utilisent fréquemment l’échelle LOCS III (Lens Opacities Classification System III). Il s’agit d’un système de classification photographique qui permet de quantifier la densité et la localisation des opacités cristalliniennes, en distinguant les composantes nucléaires, corticales et sous-capsulaires postérieures. Chaque type d’opacité est coté selon une gradation croissante, en comparant l’aspect observé à des images de référence.
Cette évaluation, bien que principalement utilisée en recherche clinique et dans les centres spécialisés, a un intérêt pratique : elle permet de corréler plus finement le degré d’opacification cristallinienne aux symptômes rapportés par le patient. Par exemple, une cataracte sous-capsulaire postérieure de faible taille mais de grade élevé sur l’échelle LOCS III peut suffire à expliquer des symptômes très invalidants d’éblouissement et de baisse de vision de près. À l’inverse, un cristallin très nucléarisé mais encore relativement transparent en son centre peut entraîner une gêne modérée malgré une classification avancée.
En complément, des technologies d’imagerie plus récentes permettent de mesurer de manière objective la densité du cristallin, par exemple via des systèmes de densitométrie optique intégrés à certains biomètres ou via des dispositifs de rétro-illumination numérique. Ces outils ne remplacent pas l’examen clinique, mais ils enrichissent l’analyse en fournissant des données reproductibles, utiles pour le suivi longitudinal et la planification chirurgicale.
Topographie cornéenne et biométrie oculaire par IOLMaster
En amont de toute chirurgie de la cataracte, des examens complémentaires sont indispensables pour calculer avec précision la puissance de l’implant intraoculaire qui remplacera le cristallin opacifié. C’est le rôle de la biométrie oculaire, réalisée le plus souvent par des appareils de type IOLMaster ou équivalents. Ces dispositifs mesurent la longueur axiale de l’œil, la courbure cornéenne et, dans certains cas, la profondeur de la chambre antérieure et l’épaisseur du cristallin, afin de déterminer la puissance de l’implant nécessaire pour obtenir la meilleure vision possible après l’intervention.
La topographie cornéenne, quant à elle, cartographie la surface de la cornée et met en évidence d’éventuelles irrégularités (astigmatisme, kératocône débutant, séquelles de chirurgie réfractive). Ces informations sont cruciales pour choisir le type d’implant (monofocal, torique, éventuellement multifocal) et pour anticiper le résultat visuel. Par exemple, chez un patient présentant un astigmatisme cornéen significatif, la pose d’un implant torique pourra corriger en partie cette anomalie et limiter le besoin de lunettes après la chirurgie.
Ces examens contribuent également au diagnostic différentiel. Une biométrie de mauvaise qualité, une irrégularité cornéenne marquée ou des mesures incohérentes peuvent faire suspecter une pathologie associée nécessitant une prise en charge spécifique avant, pendant ou après l’intervention. En résumé, la topographie cornéenne et la biométrie oculaire ne se limitent pas à de simples mesures techniques : elles participent à la personnalisation de la prise en charge et à l’optimisation du résultat fonctionnel.
Évolution clinique et complications oculaires secondaires
La cataracte évolue généralement de manière lente et progressive, sur plusieurs années. Dans un premier temps, les symptômes peuvent sembler intermittents ou peu gênants, surtout lorsque l’atteinte est unilatérale ou asymétrique. Vous pouvez vous adapter en augmentant l’éclairage, en changeant de lunettes plus fréquemment ou en limitant certaines activités (conduite nocturne, lecture prolongée). Cependant, à mesure que l’opacification cristallinienne s’accentue, ces stratégies de compensation deviennent insuffisantes et la baisse de vision impacte de plus en plus votre autonomie.
Sans traitement, une cataracte avancée peut aboutir à une acuité visuelle extrêmement réduite, parfois limitée à la simple perception lumineuse. La pupille, habituellement noire, prend alors un aspect grisâtre ou blanc laiteux, visible à l’œil nu ou sur les photographies. Cette situation, heureusement devenue rare dans les pays où l’accès à la chirurgie est aisé, reste fréquente dans certaines régions du monde et constitue une cause majeure de cécité évitable. Au-delà de la perte de vision, la cataracte peut entraïner des complications oculaires secondaires potentiellement graves.
Parmi ces complications, on retrouve notamment le glaucome phacomorphique, lié à l’augmentation du volume du cristallin qui peut obstruer l’angle irido-cornéen et provoquer une élévation aiguë de la pression intraoculaire. Cette urgence ophtalmologique se manifeste par des douleurs oculaires intenses, des céphalées, des nausées et une baisse brutale de la vision. Une autre complication possible est le glaucome phacolytique, dans lequel des protéines cristalliniennes s’échappent d’un cristallin très altéré, obstruent le trabéculum et déclenchent une inflammation intraoculaire (uvéite) associée à une hypertonie.
À un stade plus modéré, la présence d’une cataracte dense peut également gêner l’examen du fond d’œil et retarder le diagnostic d’autres pathologies rétiniennes ou maculaires, comme la DMLA ou la rétinopathie diabétique. C’est l’une des raisons pour lesquelles les ophtalmologistes recommandent de ne pas attendre un stade trop avancé pour intervenir. En opérant une cataracte à un stade approprié, on améliore non seulement la vision, mais on facilite aussi le suivi des structures rétiniennes et le dépistage précoce d’autres maladies oculaires.
En pratique, la décision d’opérer repose sur un équilibre entre la gêne fonctionnelle ressentie, le degré d’opacification cristallinienne et l’état global de l’œil. La chirurgie de la cataracte, aujourd’hui largement maîtrisée et très sûre, permet dans la grande majorité des cas de restaurer une vision nette et confortable. Reconnaître et ne pas ignorer les premiers signes – vision floue, halos, photophobie, altération des couleurs, diplopie monoculaire – est donc essentiel pour bénéficier d’une prise en charge optimale, avant l’apparition de complications et d’une perte d’autonomie difficilement réversible.